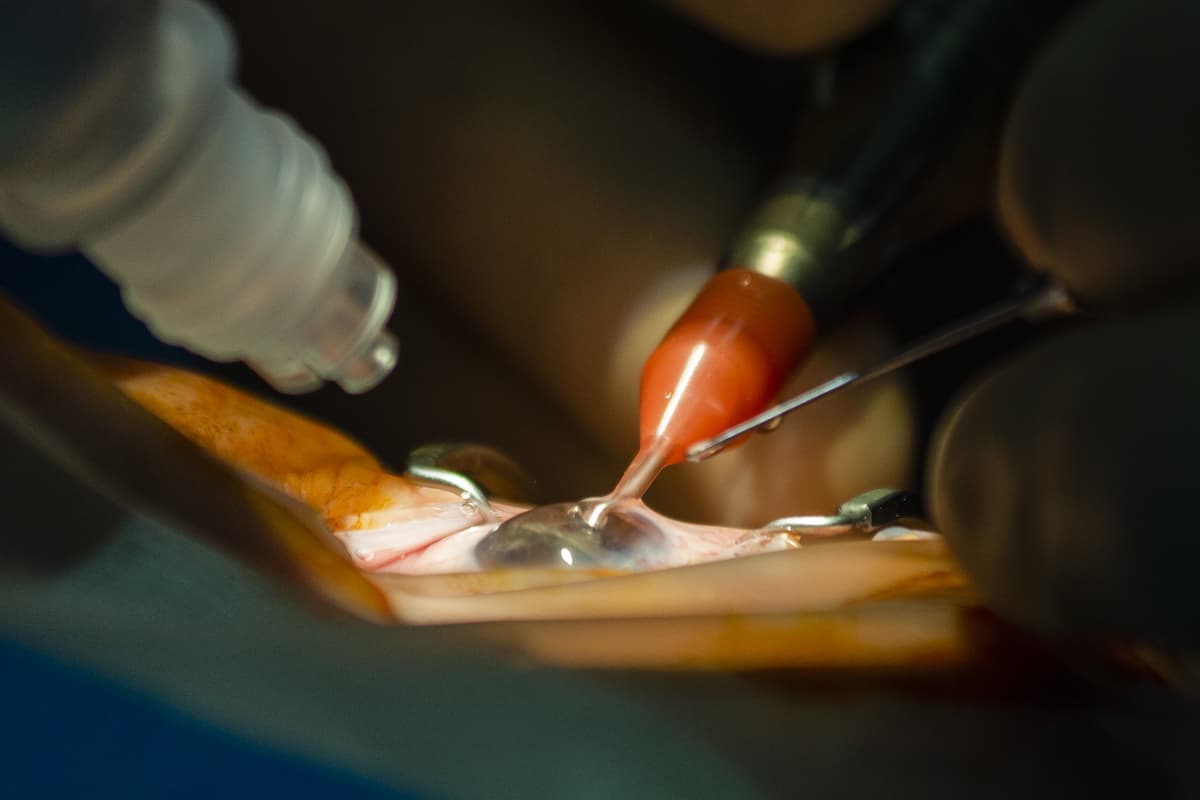
El Dr. Gegúndez iniciaba un nuevo hilo en el Foro FacoElche para conocer el uso de lidocaína intracamerular entre los participantes del Foro. Comentaba la existencia de la lidocaína B de Braun, cuyo excipiente es hidróxido de sodio (sosa cáustica) y preguntaba por las posibles complicaciones que pudiera causar (TASS, deterioro endotelial…). La Dra. Sassot Caldera apuntaba que ella utilizaba ese tipo de lidocaína y que no tenía constancia de dichas complicaciones. El Dr. Lu señalaba que ellos disponían de Xylocaine-MPF al 1%, al igual que el Dr. Miguel. Sin embargo, no la utilizaban de forma rutinaria debido a que el Dr. Lu suele utilizar lidocaína tópica el 2% en gel y el Dr. Miguel realiza sus cirugías con sedación intravenosa y anestesia tópica.
El Dr. Marcos Gómez comentaba que él opta por utilizar el colirio de tetracaína al 0.5% más 0.1 cc de lidocaína al 1% en cámara anterior. Destaca el uso de ‘’anestesia verbal’’ en pacientes más nerviosos, la opción del uso de ansiolíticos vía oral y, si fuera necesario, la sedación intravenosa.
A propósito de este hilo, hemos decidido resumir el uso de la lidocaína en la cirugía de cataratas.
Lidocaína en la cirugía de cataratas
La anestesia ocular puede llegar a ser conseguida de múltiples formas entre las que se encuentran las formas: retrobulbar, peribulbar, subtenoniana, subconjuntival, intracamerular y tópica, así como con posibles combinaciones entre ellas. Actualmente, la mayoría de los cirujanos optan por la vía tópica, disminuyendo de este modo el uso de técnicas invasivas que puedan desencadenar una serie de complicaciones como podrían ser el dolor durante la administración, ptosis, equimosis periocular o más graves como la lesión del nervio óptico o la perforación ocular.1
Uno de los primeros pasos a realizar al comenzar la cirugía de cataratas es aplicar anestesia tópica al ojo del paciente. Esto se realiza para intentar minimizar el posible dolor que el paciente pueda sentir durante el tiempo que dure la cirugía. Los oftalmólogos suelen utilizar la lidocaína como el anestésico principal para esta cirugía.2
La lidocaína se descubrió en 1946 y se encuentra en la lista de medicamentos propuestos por la organización mundial de la salud (OMS) para cubrir las necesidades básicas del sistema de salud. La misma puede ser administrada por vía intravenosa, subcutánea, tópica y oral.3 La lidocaína hidrocloruro, también conocida como xylocaína y lignocaína, es una medicación usada para evitar el dolor en un área determinada, bloqueando la transmisión nerviosa e igualmente es usada para tratar taquicardias ventriculares.4
A nivel ocular tiene una acción rápida, reduciendo el disconfort del paciente durante la facoemulsificación y la introducción de la lente intraocular. La duración del efecto es relativamente corta pero generalmente suficiente para la realización de la cirugía de cataratas.5
Cuando la lidocaína se sitúa cerca del tejido nervioso, ésta penetra la vaina nerviosa y bloquea el inicio y propagación del impulso nervioso disminuyendo la permeabilidad a los canales de sodio. Este proceso estabiliza la membrana, inhibe la despolarización y previene la propagación del potencial de acción. Las propiedades fisicoquímicas que afectan a la lidocaína son su solubilidad lipídica (potencia de la anestesia), la unión a proteínas (duración de la anestesia) y la constante de disociación pKa (velocidad de comienzo del efecto). La lidocaína posee propiedades intermedias en cuanto a potencia y duración, pero un inicio de acción rápido.6
El iris posee fibras nerviosas no mielinizadas que penetran en su estroma. Este tipo de fibras permite que el anestésico actúe a lo largo de toda la fibra nerviosa y no únicamente en los nodos de Ranvier. Por tanto, una vez la lidocaína se sitúa a nivel intracamerular, es capaz de difundirse rápidamente al iris y ser absorbido directamente por estas fibras.6
La lidocaína también posee una acción midriática. Si se administra de forma intracamerular produce una midriasis por una parálisis del iris. Además, utilizada en su forma tópica aumenta el efecto de otros agentes midriáticos. Interesantemente, parece que en ojos claros puede tener un efecto midriático directo administrada de forma tópica.7,8
La combinación de este agente con otros medicamentos juega un rol relevante en la cirugía de cataratas. Por tanto, es necesario conocer las distintas combinaciones que pueden ser utilizadas para aumentar los efectos analgésicos de la lidocaína. Los más usados son fenilefrina, tropicamida y tetracaína como preparados intracamerulares, también debido a su acción midriática.9
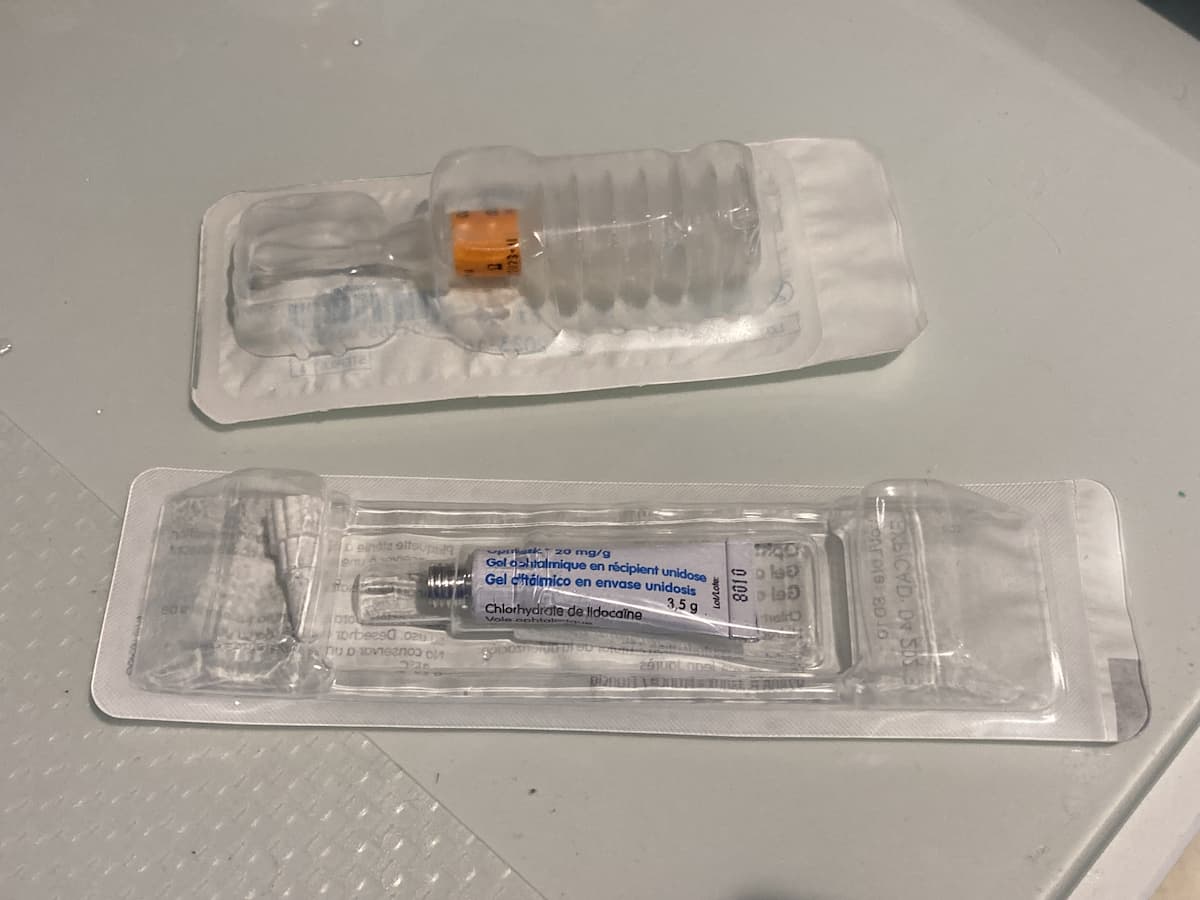
Las tres maneras de administrar anestesia tópica para la cirugía de cataratas es la aplicación mediante gotas, en gotas combinado con anestesia intracamerular y con anestesia en gel.1 Estudios recientes señalan que el área más común para el uso de la lidocaína es el epitelio corneal. La forma más común es en gel, ya que éste se absorbe por el tejido corneal y se distribuye a través de la órbita produciendo su efecto anestésico.2 Una razón que apoya el uso mayoritario de la forma tópica puede ser debido a que es un método no invasivo, mejorando de esta manera la satisfacción del cirujano y del paciente.2,10 Además, la naturaleza viscosa de la formulación en gel aumenta el tiempo de contacto con receptores nociceptivos oculares, dando lugar a mejor efecto anestésico con menos concentración de fármaco.11
Page MA y Fraunfelder FW describieron en una revisión, la cual incluía numerosos ensayos clínicos, que la lidocaína en gel es tan efectiva o incluso superior a la anestesia tópica en gotas en cuanto a la disminución del dolor durante la cirugía de cataratas.12 Bardoci y cols.1 demostraron que la lidocaína en gel al 2% proporcionaba niveles más elevados de lidocaína intracamerular, mejor analgesia y menos necesidad de anestesia suplementaria que el uso de lidocaína sin conservante en gotas. Además, la anestesia en gel permite una visión clara del campo quirúrgico evitando o disminuyendo el hecho de tener que irrigar la superficie corneal con solución salina balanceada durante la cirugía disminuyendo así distracciones.13 Sin embargo, parece ser que el uso de la lidocaína en gel previo a la utilización de la povidona yodada permite que los microorganismos sobrevivan debido a la capa que crea el gel. Ésta actuaría como una barrera física que impide a la povidona yodada estar en contacto con la superficie corneal, pudiendo aumentar el riesgo de endofaltmitis.14,15 Xia J y cols16 sugirieron que el uso combinado de lidocaína en gel junto con povidona yodada en un producto podría consolidar anestesia y antisepsia en un único paso.
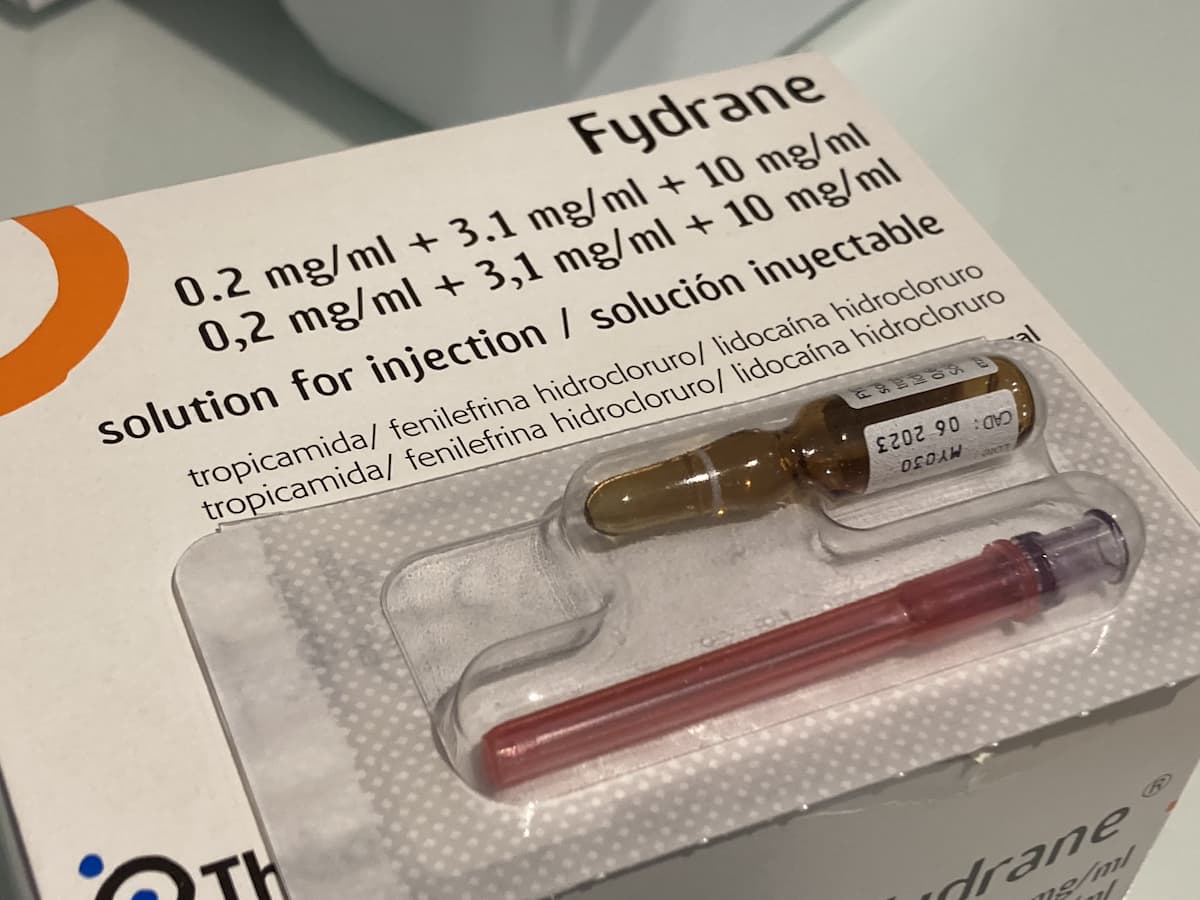
Por otro lado, la lidocaína intracamerular fue introducida en 1997 por Gills y cols, como un método fácil y eficiente para proporcionar al paciente un efecto anestésico adicional. En esta técnica, 0,2-0,5 mL de lidocaína hidrocloruro al 1% sin conservantes (libre de metilparabeno) se inyecta en cámara anterior justo antes de inyectar el viscoelástico.17 Una revisión Cochrane reportó que el uso de lidocaína intracamerular al 1% sin conservantes combinada con anestesia tópica en gotas mostraba una disminución en el dolor intraoperatorio comparado con anestesia únicamente tópica, aunque la diferencia fue pequeña. Además, no se encontraron diferencias en términos de anestesia adicional, eventos adversos intraoperatorios o toxicidad corneal.18 Se han publicado ensayos clínicos comparando la anestesia tópica en gel con la combinación de anestesia tópica en gel más anestesia intracamerular, reportando que el uso combinado de anestesia disminuye el dolor experimentado por el paciente durante la cirugía.19,20
Se han estudiado otros anestésicos en ensayos clínicos aleatorizados como sustitutos de la lidocaína. Sharma y cols, publicaron que la ropivacaína intracamerular es igual de efectiva que la lidocaína y, además, tiene menos toxicidad endotelial y más efecto midriático.21 Asimismo, otros anestésicos tópicos como la tetracaína, levobupivacaína, ropivacaína han demostrado buenos resultados en cuanto a efectividad y perfil de seguridad.22–24
La concentración usada en la cirugía de cataratas puede variar según las complicaciones intraoperatorias o el número de gotas utilizadas. La concentración más frecuentemente utilizada de lidocaína es al 2% aunque existen estudios que reportan el uso de lidocaína a concentraciones distintas, variando también según el agente con el que se combinen.2 La irrigación durante la facoemulsificación limita la exposición de los tejido oculares a la lidocaína a aproximadamente 5 minutos. Por tanto, esta duración no suele afectar a la viabilidad del endotelio corneal. Sin embargo, para mantener un margen de seguridad los estudios sugieren utilizar una concentración de lidocaína al 1%. Una concentración superior puede provocar engrosamiento corneal, opacificación y pérdida de células endoteliales.5 Se necesitan más estudios que objetiven estos resultados mediante paquimetrías y microscopia especular con contaje endotelial automatizado.
Conclusión
La lidocaína es un agente anestésico usado ampliamente en la cirugía de cataratas debido a su eficiencia y a su fácil manejo, el cual no requiere preparación preoperatoria. Según la literatura actual, la forma más frecuentemente utilizada es la lidocaína tópica al 2%. Sin embargo, el uso combinado con la lidocaína intracamerular parece ser una combinación más beneficiosa para el paciente. Creemos que puede ser necesario conocer las distintas formas en las cuáles la lidocaína puede ser administrada, así como combinada con otros agentes para que de esta forma el cirujano pueda utilizarla en la forma que maneje con más pericia, siempre aportando al paciente el mayor confort posible durante la cirugía. Sin embargo, son necesarios más ensayos clínicos aleatorizados que avalen y demuestren con una mayor evidencia, la mejor forma de administración de este fármaco tan utilizado en la Oftalmología.
Referencias
- Bardocci A, Lofoco G, Perdicaro S, Ciucci F, Manna L. Lidocaine 2% gel versus lidocaine 4% unpreserved drops for topical anesthesia in cataract surgery: A randomized controlled trial. Ophthalmology. 2003;110(1):144-149. doi:10.1016/S0161-6420(02)01562-2
- Reddy AJ, Dang A, Dao AA, Arakji G, Cherian J, Brahmbhatt H. A Substantive Narrative Review on the Usage of Lidocaine in Cataract Surgery. Cureus. 2021;13(10). doi:10.7759/cureus.19138
- WHO Model List of Essential Medicines. World Health Organization. September 2021. Available at: https://www.who.int/publications/i/item/WHO-MHPxo-HPS-EML-2021.02.
- Nebbioso M, Livani ML, Santamaria V, Librando A, Sepe M. Intracameral lidocaine as supplement to classic topical anesthesia for relieving ocular pain in cataract surgery. Int J Ophthalmol. 2018;11(12):1932-1935. doi:10.18240/ijo.2018.12.09
- Eggeling P, Pleyer U, Hartmann C, Rieck PW. Corneal endothelial toxicity of different lidocaine concentrations. J Cataract Refract Surg. 2000;26(9):1403-1408. doi:10.1016/S0886-3350(00)00379-5
- Anderson NJ, Woods WD, Kim T, Rudnick DE, Edelhauser HF. Intracameral anesthesia: in vitro iris and corneal uptake and washout of 1% lidocaine hydrochloride. Arch Ophthalmol. 1999;117(2):225-232. doi:10.1001/archopht.117.2.225.
- Nikeghbali A, Falavarjani KG, Kheirkhah A. Pupil dilation with intracameral lidocaine during phacoemulsification: benefits for the patient and surgeon. Indian J Ophthalmol. 2008;56(1):63–4.
- Claesson M, Johansson M, Behndig A. Mydriasis with different preparations of topically administered lidocaine hydrochloride. J Cataract Refract Surg. 2009;35(2):277-281. doi:10.1016/j.jcrs.2008.10.034
- Deeks ED. Tropicamide/Phenylephrine/Lidocaine Intracameral Injection: A Review in Cataract Surgery. Clin Drug Investig. 2019;39(11):1133-1139. doi:10.1007/s40261-019-00843-z
- Chandra S, Sugiarto A, Hotasi R, Melati AC, Harmani B. The effectiveness of 2% lidocaine gel compared to 0.5% tetracaine eye drop as topical anesthetic agent for phacoemulsification surgery. Anesthesiol Pain Med. 2018;8(2):8-11. doi:10.5812/aapm.68383
- Shah HR, Reichel E, Busbee BG. A novel lidocaine hydrochloride ophthalmic gel for topical ocular anesthesia. Local Reg Anesth. 2010;3(1):57-63. doi:10.2147/lra.s6453
- Page MA, Fraunfelder FW. Safety, efficacy, and patient acceptability of lidocaine hydrochloride ophthalmic gel as a topical ocular anesthetic for use in ophthalmic procedures. Clin Ophthalmol. 2009;3(1):601-609. doi:10.2147/opth.s4935
- Kalyanasundaram TS, Hasan M. Corneal-wetting property of lignocaine 2% jelly. J Cataract Refract Surg. 2002;28(8):1444-1445. doi:10.1016/S0886-3350(02)01265-8
- Boden JH, Myers ML, Lee T, Bushley DM, Torres MF. Effect of lidocaine gel on povidone-iodine antisepsis and microbial survival. J Cataract Refract Surg. 2008;34(10):1773–5. [PubMed: 18812132].
- Miller JJ, Scott IU, Flynn HW, Smiddy WE, Newton J, Miller D. Acute-onset endophthalmitis after cataract surgery (2000-2004): Incidence, clinical settings, and visual acuity outcomes after treatment. Am J Ophthalmol. 2005;139(6):983-988. doi:10.1016/j.ajo.2005.01.025
- Xia J, Lyons RJ, Lin MY, Khalifa YM, LaRock CN. Combination of lidocaine gel and povidone-iodine to decrease acquired infections in procedures performed using topical anesthesia. J Cataract Refract Surg. 2020;46(7):1047-1050. doi:10.1097/j.jcrs.0000000000.
- Gills JP, Cherchio M, Raanan M. Unpreserved lidocaine to control discomfort during cataract surgery using topical anesthesia. J Cataract Refract Surg. 1997;23(4):545-550. doi:10.1016/S0886-3350(97)80211-8
- Ezra DG, Allan BD. Topical anaesthesia alone versus topical anaesthesia with intracameral lidocaine for phacoemulsification. Cochrane Database Syst Rev. 2007;(3). doi:10.1002/14651858.CD005276.pub2
- Tan CSH, Fam HB, Heng WJ, Lee HM, Saw SM, Eong KGA. Analgesic effect of supplemental intracameral lidocaine during phacoemulsification under topical anaesthesia: A randomised controlled trial. Br J Ophthalmol. 2011;95(6):837-841. doi:10.1136/bjo.2010.188003
- Lofoco G, Ciucci F, Bardocci A, et al. Efficacy of topical plus intracameral anesthesia for cataract surgery in high myopia: Randomized controlled trial. J Cataract Refract Surg. 2008;34(10):1664-1668. doi:10.1016/j.jcrs.2008.06.019
- Sharma AK, Singh S, Hansraj S, et al. Comparative clinical trial of intracameral ropivacaine vs. lignocaine in subjects undergoing phacoemulsification under augmented topical anesthesia. Indian J Ophthalmol. 2020;68(4):577-582. doi:10.4103/ijo.IJO_1388_19.
- Carino NS, Slomovic AR, Chung F, Marcovich AL. Topical tetracaine versus topical tetracaine plus intracameral lidocaine for cataract surgery. J Cataract Refract Surg. 1998;24(12):1602-1608. doi:10.1016/s0886-3350(98)80350-7.
- Fernández SA, Dios E, Diz JC. Comparative study of topical anaesthesia with lidocaine 2% vs levobupivacaine 0.75% in cataract surgery. Br J Anaesth. 2009;102(2):216-220. doi:10.1093/bja/aen369.
- Borazan M, Karalezli A, Akova YA, Algan C, Oto S. Comparative clinical trial of topical anaesthetic agents for cataract surgery with phacoemulsification: lidocaine 2% drops, levobupivacaine 0.75% drops, and ropivacaine 1% drops. Eye (Lond). 2008;22(3):425.
Autores

Dr. Facundo Urbinati
Hospital Regional Universitario de Málaga

Carlos Rocha de Lossada. MD, FEBO.
– Departamento de Oftalmología (Qvision), Vithas Almería
– Hospital Universitario Virgen de las Nieves (Granada).