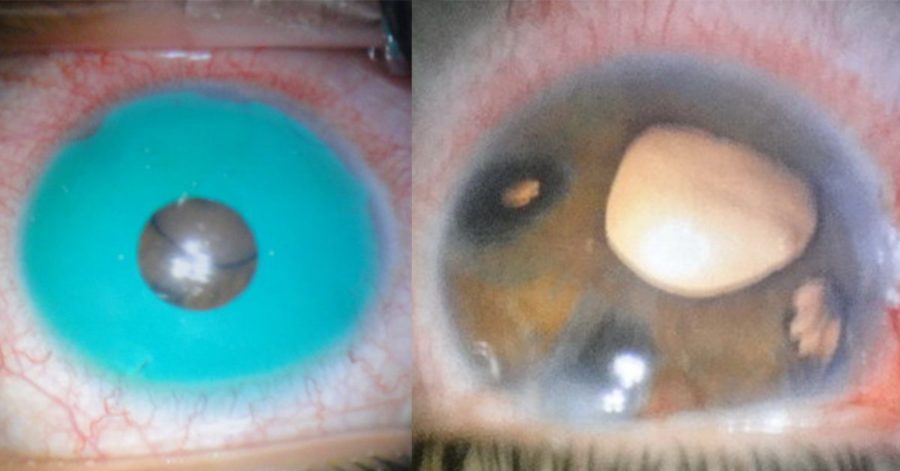
El Dr. Kepa Balparda nos presenta el caso de una paciente de 36 años que se sometió dos años antes, en Panamá, a una cirugía para cambiar el color del iris. El dispositivo que se le implantó fue «New Color Iris Implant». Tenía el antecedente de LASIK en ambos ojos, 15 años atrás.
Tras desarrollar Glaucoma y descompensación corneal, le fueron retirados los implantes, cirugía que fue realizada en Colombia.
En el momento que acudió al Dr. Balparda para una segunda opinión, presentaba glaucoma y edema corneal. Estaba en tratamiento con timolol/dorzolamida/ brimonidina.
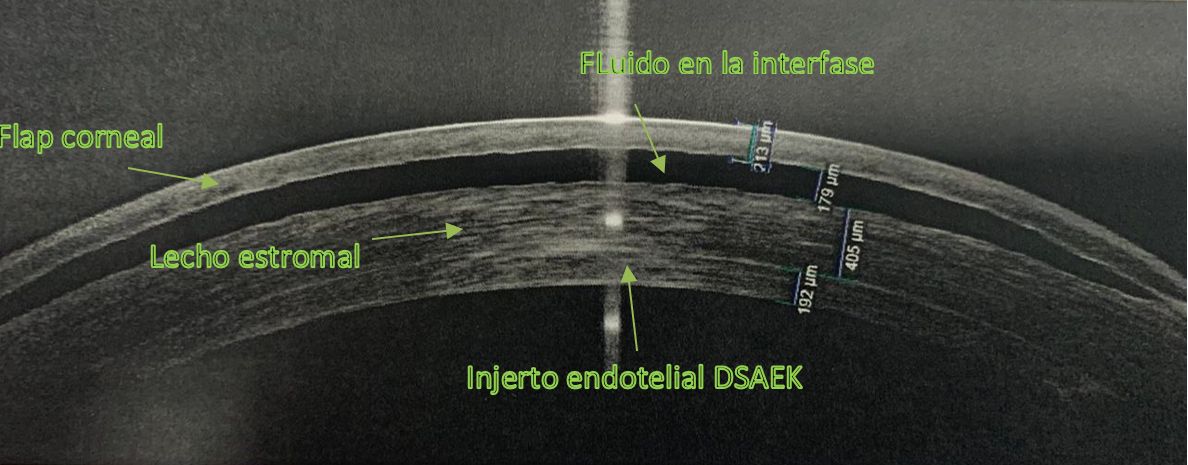
El Dr. Balparda le realizó en el ojo derecho una cirugía lamelar tipo DSAEK, con una buena evolución inicial, pero que en el posoperatorio temprano comenzó a acumular líquido en la interfase (Imagen).
Suspendió tratamiento esteroideo y añadió, al tratamiento antiglaucomatoso previo, latanoprost y acetazolamida oral sin presentar mejoría. Decidió levantar el flap para reposicionarlo, técnica que fue inicialmente exitosa hasta que tras 72 horas postoperatorias, de nuevo se empezó a acumular liquido en la interfase.
Opciones terapéuticas que se propusieron:
- Suspender Corticoides: Como ya realizó el Dr. Balparda
- Tratamiento médico para el Glaucoma: intentando evitar inhibidores de la anhidrasa carbónica para evitar la alteración endotelial
- Trabeculoplastia Láser Selectiva (STL)
- Cirugía filtrante: Trabeculectomía vs Válvula de Ahmed
INTRODUCCIÓN
La queatomileusis asistida por láser (LASIK) es la técnica refractiva que más se realiza en la actualidad.(1) Se estima que más de 16 millones de personas se han realizado este procedimiento desde su introducción en 1990.(2) La popularidad de la técnica se debe a la excelente eficacia, seguridad, estabilidad y predictibilidad en el tratamiento tanto de la miopía como de la hipermetropía, asociado o no a astigmatismo.(3,5)
Con el tiempo los resultados han ido mejorando como consecuencia de los avances tecnológicos.(4,6) Sobre todo, la creación del flap corneal que ha pasado de realizarse con un mircoqueratometro (MK) mecánico a ser realizado con láser femtosegundo (LFS). El LFS parece aportar ventajas respecto al MK, como la posibilidad de crear un flap más delgado, más uniforme y más preciso, disminuyendo las complicaciones intraoperatorias y postoperatorias.(1)
Dentro de las complicaciones que pueden ocurrir después de la cirugía con LASIK están las relacionadas con el flap, crecimiento epitelial en la interfase, queratitis lamelar difusa, infecciones, abscesos en la interfase o acumulación de líquido en la interfase, también llamado síndrome del fluido de la interfase(SFI).(7,8,9)
Desde su descripción en 1999 por Lyle y Jin,(12) el SFI ha recibido multitud de nombres debido a la falta de conocimiento sobre su etiología y patogenia; queratitis estromal intralamelar inducida por presión, queratopatía lamelar inducida por esteroides y queratopatía estromal intralamelar han sido nombres usados para nombrar a esta entidad. Todos ellos representan, como demuestran en su estudio Dawson et al, signos y síntomas del SFI en diferentes estadios, pero pertenecientes a un mismo proceso.(11) En 2012 Galvis V et al propusieron para esta entidad el nombre de queratopatía inducida por edema post-LASIK (PELK)(10), donde el término inducida por presión no estaba incluido, debido a que no solo está producida por una PIO elevada sino por toda patología que cause un edema corneal post- LASIK. El término “fluido” tampoco está incluido dado que cuando se examina en la lámpara de hendidura no siempre encontramos un fluido evidente.
El SFI se caracteriza por acúmulo de humor acuoso en el espacio intraestromal que suele aparecer entre la primera semana y varios meses-años tras la cirugía.(12) Puede estar producido por un aumento de la PIO en pacientes respondedores a corticoides, disfunción endotelial previa, uveítis, traumatismo endotelial o corneal.(13,14,15)
Clínicamente podemos observar un haze difuso, no granular, limitado al área central del LASIK. Este haze se puede confundir fácilmente con el haze granular observado en la queratitis lamelar difusa, la cual, a diferencia del SFI, es clínicamente más frecuente y suele aparecer antes de la semana posoperatoria.(11)
En la lámpara de hendidura, podemos observar un espacio ocupado por líquido entre el flap corneal y el estroma residual que puede ser confirmado mediante OCT-SA. Dawson et al(11) realizaron un estadiaje según las características observadas en la lámpara de hendidura:
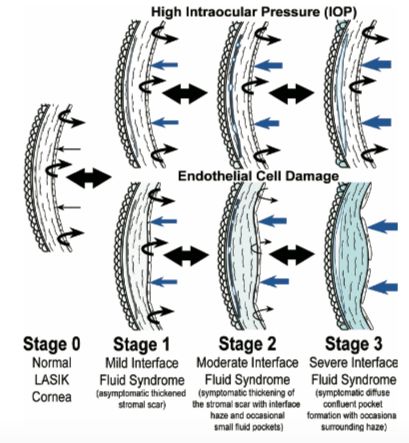
- Estadio 1: exudación leve- moderada de la interfase sin haze apreciable.
- Estadio 2: exudación moderada-severa de la interfase asociada a un haze moderado-severo difuso, no granular y, a veces, una pequeña bolsa de fluido.
- Estadio 3: una bolsa de fluido confluente, grande y difusa que se acumula entre el colgajo LASIK y el lecho estromal residual.
Los diferentes estadios forman parte de las características clínicas que podemos observar en córneas operadas de LASIK, dependiendo de la severidad y la duración del edema corneal, y el mecanismo que lo ha causado.(11)
En los casos producidos por aumento de la PIO, esta suele estar falsamente disminuida, debido a que estamos midiendo la presión que existe en la interfase.(16) Para hacer una medición más aproximada de la presión real, deberíamos tomar la presión a nivel periférico como sugirieron el Dr. Oscar Albis y el Dr. Jorge Pacheco.(17)
Según los estudios publicados, existe controversia en la correlación entre la PIO central y periférica tanto en pacientes operados de cirugía refractiva como los no operados.(17) Algunos estudios dicen que la medición en la parte temporal de la córnea es similar a la central antes de la cirugía, por lo podría ser una medida fiable en pacientes operados.(18) Otros estudios observaron diferencias entre 1.0-2.8 mmHg centro-perifería en pacientes operados de LASIK. Esta diferencia podría estar relacionada con una disminución de la resistencia corneal a la indentación, ya sea por adelgazamiento del estroma corneal o por una ablación de la membrana de bowman.(19)
Los implantes iridianos fueron diseñados en 1956 con la intención de corregir defectos iridianos traumáticos o congénitos (aniridia, coloboma iridiano, albinismo ocular, etc) con el objetivo de reducir destellos y sensibilidad a la luz.(24)
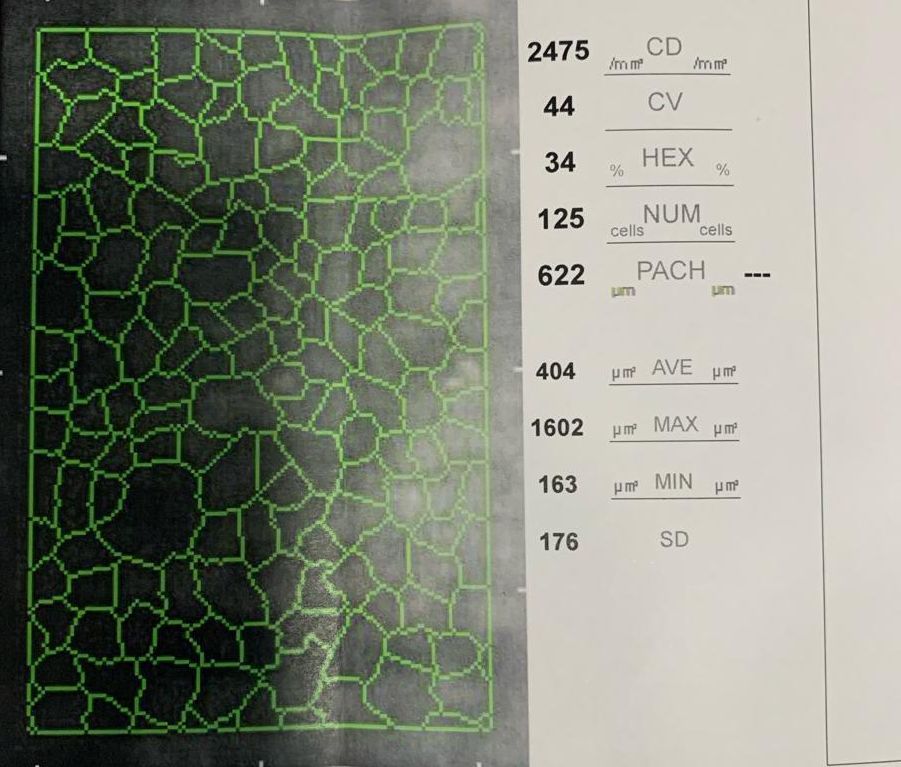
Dentro de las complicaciones relacionadas con los implantes cosméticos NewIris se han reportado: edema corneal, hipertensión ocular (HTO), dispersión pigmentaria, uveitis, disminución de recuento celular endotelial, síndrome Uveitis-Glaucoma-Hifema (UGH), neuropatía óptica glaucomatosa, daño de la malla trabecular y formación de sinequias anteriores. Estas complicaciones fueron propuestas por el Dr. Dante Buonsanti y el Dr. Luis W LU.(20,21,22,23) En 2012 los doctores Rupa D. Shah y J. Bradley Randleman hicieron un escrito a la editorial Elsevier alertando de las severas complicaciones que los dispositivos NewColorIris Implants estaban originando.(25)
La Dra. Garcia-Pous, de la Universidad de Valencia, publicó el caso de una chica de 21 años que se sometió a una cirugía estética para el cambio de color del iris, en Panamá.(21) Tras la cirugía, la paciente desarrolló glaucoma y descompensación del endotelio corneal que pudo resolverse con tratamiento médico y extirpación del implante iridiano. En las imágenes publicadas en este artículo podemos observar cómo es el implante NewIris (figura). En la OCT-SA observamos como, en este caso, estaba en contacto directo con el endotelio corneal y obstruía la malla trabecular.(21)
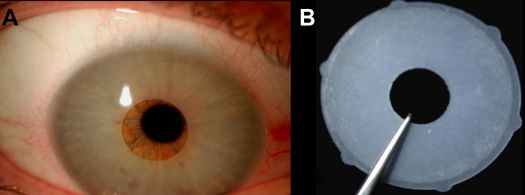
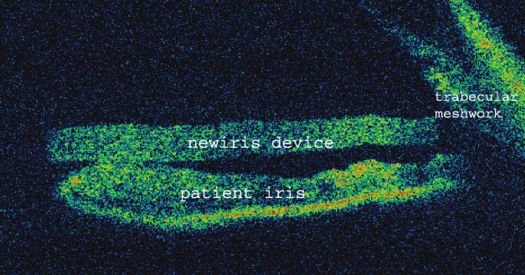
Actualmente estos dispositivos únicamente están siendo implantados en Panamá, sin haber sido aprobados por la FDA en Estados Unidos, ni por el marcado CE en Europa.(25) Por lo tanto, es importante estar atentos ante los posibles pacientes que puedan aparecer en nuestra consulta.
Entre las opciones terapéuticas posibles y que se plantearon en el foro encontramos las siguientes:
En primer lugar, se deben eliminar los corticoides en pacientes cortico-respondedores para evitar aumento de presión intraocular, como realizó el Dr. Balparda. Esto es muy importante, ya que como sabemos la mayoría de los pacientes operados de cirugía refractiva son miopes y estos tienen más predisposición a desarrollar HTO tras el tratamiento esteroideo.(17)
En segundo lugar, optaríamos por tratamiento médico antiglaucomatoso si no se consiguiera una disminución de la PIO tras la retirada de corticoides, intentando evitar el uso de inhibidores de la anhidrasa carbónica (IAC), como apunta el Dr. Luis W LU y como coinciden la mayoría de los doctores del foro. Los IAC son capaces de reducir la formación de iones bicarbonato de la célula, disminuyendo el transporte asociado de sodio y agua, y pudiendo así producir, en ojos con función endotelial deficiente, edema corneal y retrasar la expulsión del fluido estromal.(29,30)
En tercer lugar, se propuso la trabeculoplastia laser selectiva, como paso intermedio hasta la cirugía definitiva.
Como último escalón para el tratamiento del glaucoma incontrolable nos quedaría la cirugía filtrante.
En un estudio reciente, se hizo un análisis retrospectivo sobre 87 ojos a los que fueron implantados dos tipos de dispositivos para el cambio de color del iris (New Color Iris y Bright Ocular), ambos sin aprobación de la FDA ni del marcado CE. Un 92.3% de los ojos operados tuvieron al menos una complicación(31) y de estos un 54.1% desarrollaron HTO, necesitando la mayoría de ellos cuádruple terapia y tratamiento sistémico. Quince ojos (23.1%) de este estudio tuvieron que someterse a cirugía filtrante.(31) Esta opción fue la más recomendada por los doctores del foro y las más practicada en casos similares al que se presenta.(16,34,35)
Es importante buscar una causa secundaria del SFI, como puede ser una descompensación endotelial previa, aunque esta en un principio en nuestro caso quedó descartada por la cirugía laminar (DSAEK) realizada por el Dr. Balparda, o una uveítis, que como demuestra el estudio del Dr. El Chebab et al podría estar presente casi en un 40 % de los pacientes que se implantan este tipo de dispositivos.(31)
El Dr. Balparda preguntó acerca de la amputación del Flap:
Aunque esta, es una técnica que se reserva como último recurso y para pacientes refractarios a tratamiento conservador, podría ser útil en casos complicados que no respondieran al tratamiento.(32) El propósito de la amputación del flap es dejar que el nuevo epitelio cubra el lecho estromal expuesto y crear una superficie regular, similar a la córnea que queda después de una queratectomía fotorrefractiva (PRK). Esta nueva superficie debe proporcionar una refracción estable y una correcta agudeza visual. La opción de retirar el flap no sería una solución definitiva para el caso que se presenta ya que como describe el Dr. Galvis V el SFI es secundario al edema corneal producido por la HTO.
Puntos importantes
- Estar atentos a los pacientes con implantes cosméticos iridianos, debido a las complicaciones que podrán desarrollar en el futuro; descompensación corneal por la pérdida de células endoteliales, uveítis, neuropatía óptica glaucomatosa etc.(23)
- La etiopatogenia del SFI puede ser debida a cualquier proceso ocular que produzca un edema corneal. Al no ser una enfermedad inflamatoria, el tratamiento con corticoides no está indicado y podría empeorar el cuadro.(10)
- Un retraso el diagnóstico del SFI puede llevar a una pérdida irreversible de la visión.(13)
Siempre hay que tener en cuenta esta enfermad, cuando aparezca un haze difuso, buscar fluido en la interfase y tomar la presión intraocular en la periferia, a diferencia de la queratitis laminar difusa donde el haze se mantiende en la zona óptica tratada, en el SFI este se extiende por toda la córnea.(10,16)
Bibliografía
- Chua D, Htoon HM, Lim L, et al. Eighteen-year prospective audit of LASIK outcomes for myopia in 53 731 eyes.British Journal of Ophthalmology2019;103:1228-1234.
- Solomon KD, Fernández de Castro LE, Sandoval HP, et al. LASIK world literature review: quality of life and patient satisfaction. Ophthalmology 2009;116:691–701.
- Eydelman M, Hilmantel G, Tarver ME, et al. Symptoms and satisfaction of patients in the patient-reported outcomes with laser in situ keratomileusis (prowl) studies. JAMA Ophthalmol 2017;135:13–22.
- Sandoval HP, Donnenfeld ED, Kohnen T, et al. Modern laser in situ keratomileusis outcomes. J Cataract Refract Surg 2016;42:1224–34.
- Yuen LH, Chan WK, Koh J, et al. A 10-year prospective audit of LASIK outcomes for myopia in 37,932 eyes at a single institution in Asia. Ophthalmology 2010;117:1236–44.
- Pajic B, Vastardis I, Pajic-Eggspuehler B, et al. Femtosecond laser versus mechanical microkeratome-assisted flap creation for LASIK: a prospective, randomized, paired-eye study. Clin Ophthalmol 2014;8:1883–9.
- Xiaoqiang Liu, Shiqi Ling, Xinrui Gao, et al. Pressure-Induced Stromal Keratopathy as a result of ocular trauma after Laser in situ keratomileusis. JAMA Ophthalmol. 2013;131:11070–1072.
- Randleman JB, Shah RD. LASIK interface complications: etiology, management, and outcomes.J Refract Surg. 2012;28(8):575-586.
- Tourtas T, Cursiefen C. “PISK-itis” or “PISK-opathy”?Cornea. 2012;31(2):107.
- Galvis V, Tello A, Revelo ML, Valarezo P. Post-LASIK edema-induced keratopathy (PLEK), a new name based on pathophysiology of the condition. BMJ Case Rep. 2012;2012:bcr2012007328. Published 2012 Oct 30. doi:10.1136/bcr-2012-007328
- Dawson DG, Schmack I, Holley GP. Interface Fluid Syndrome in Human Eye Bank Corneas after LASIK. Ophthalmology. 2007;114:1848–59.
- Lyle WA, Jin GJ. Interface fluid associated with diffuse lamellar keratitis and epithelial ingrowth after laser in situ keratomileusis. J Cataract Refract Surg. 1999;25(7):1009–12.
- Kang SJ, Dawson DG, Hopp LM, et al. Interface fluid syn- drome in laser in situ keratomileusis after complicated trabeculectomy. J Cataract Refract Surg 2006;32:1560 –2.
- Fogla R, Rao SK, Padmanabhan P. Interface fluid after laser in situ keratomileusis. J Cataract Refract Surg 2001;27:1526 –1528.
- Luceri S, Baksoellah Z, Ilyas A et al. Interface fluid syndrome after laser in situ keratomileusis(LASIK) because of fuch endotehelial dystrophy reversed by Descemet membrane endothelial keratoplasty(DMEK).Cornea. 206; 35 :1658-1661.
- Hamilton DR, Manche EE, Rich LF, Maloney RK. Steroid- induced glaucoma after laser in situ keratomileusis associated with interface fluid. Ophthalmology 2002;109:659 – 65.
- Senthil S, Rathi V, Garudadri C. Misleading Goldmann applanation tonometry in a post-LASIK eye with interface fluid syndrome. Indian J Ophtalmol. 2010. 58(4): 333-335.
- Schipper I, Senn P, Oyo.Szerenyi K et al. Central and peripheral pressure measurements with the Goldmann tonometer and Tono-Pen after photorefractive keratectomy for myopia. J Cataract Refract Surg. 2000;26:929-933.
- Emara B, Probst LE, Tingey DP et al. Correlation of intraocular pressure and central corneal thickness in normal myopic eyes and after laser in situ keratomileusis. J Cataract Refract Surg. 1998;24 : 1320-1325.
- Arthur SN, Wright MM, Kramarevsky N, Kaufman SC, Grajewski AL. Uveitis-glaucoma-hyphema syndrome and corneal decompensation in association with cosmetic iris implants. Am J Ophthalmol 2009; 148:790–793.
- Garcia-Pous M, Udaondo P, Garcia-Delpech S et al. Acute endothelial failure after cosmetic iris implants (NewIris). Clin Ophthalmol 2011; 5:721–723.
- George MK, Tsai JC, Loewen NA. Bilateral irreversible severe vision loss from cosmetic iris implants. Am J Ophthalmol 2011; 151:872–875
- Hoguet A, Ritterband D, Koplin R et al. Serius ocular complications of cosmetic iris implants in 14 eyes. J Cataract Refract Surg.2012;38:387-393
- Pozdeyeva NA, Pashtayev NP, Lukin VP, Batkov YN. Arificial iris-lens diaphragm in reconstructive surgery for aniridia and aphakia. J Cataract Refract Surg. 2005;31:1750–1759.
- Rupa DS, Bradley Randleman J. New Color Iris Implants.(Carta al editor). Elsevier. 2012. 1495 e 1-2
- Thiagalingam S, Tarongoy P, Hamrah P, et al. Complications of cosmetic iris implants. J Cataract Refract Surg. 2008;34:1222–1224. 10.
- Hull S, Jayaram H, Mearza AA. Complications and management of cosmetic anterior chamber iris implants. Cont Lens Anterior Eye. 2010; 33:235–238. 11.
- Anderson JE, Grippo TM, Sbeity Z, Ritch R. Serious complications of cosmetic NewColorIris implantation. Acta Ophthalmol. 2010; 88:700–704.
- Chiaradia PA, Casiraghi JF,Fischbarg J,Lavena PI. Comparative study of the effects of two anti-glaucomatous drugs on the corneal thickness in rabbits with corneal autografts. Arch Soc Esp Oftalmol. 2008; 83: 257-262
- Domingo Gordo B, Urcelay Segura JL, Conejero Arroyo J, Balado Vázquez P, Rodríguez Ausín P. Descompensación corneal en pacientes con compromiso endotelial tratados con dorzolamida tópica. Arch Soc Esp Oftalmol 2002; 77: 139-144.
- El Chehab H, Gatinel D, Baudouin C, Muraine M, Hoffart L, Rozot P, Mehanna C, Bonnet C, Nordmann J-P, Santiago P-Y, Burillon C, Baillif S, Pisella PJ, Weber M, Robinet-Perrin A, Deidier D, Hay A, Villain M, Baïkoff G, Gauthier AS, Mathis T, Dot C, Complications of cosmetic iris implants: a French series of 87 eyes, J Cartaract Refract Surg (2019), doi: https:// doi.org/10.1016/j.jcrs.2019.08.037.
- Weissman HM, Randleman JB. Therapeutic Flap Amputation for Atypical LASIK Flap and Interface Abnormalities. J Refract Surg. 2015;31(1):61-67
- Linke SJ, Katz T. Complications in corneal laser surgery. Springer. 2016
- Jia Z, Zhao S, Wei R et al. Interface fluid syndrome: A potential lifelong complication after LASIK. A case report. Am J Ophthalmol Case Rep. 2018 Apr 19;11:23-25
- Morales-Fernandez L, Martinez-de-la-Casa JM, Borrego L, Sanchez-Jean R, Arriola-Villalobos P, et al. (2015) Glaucoma and Corneal Decompensation Following Cosmetic Iris Prosthesis Implantation: A Case Report. JSM Ophthalmol 3(2): 1031.
Autores

Ismael Molina González
– Residente de 3 año Hospital Punta de Europa de Algeciras

Carlos Rocha de Lossada
– Fellowship de córnea y segmento anterior del Hospital Clinic de Barcelona