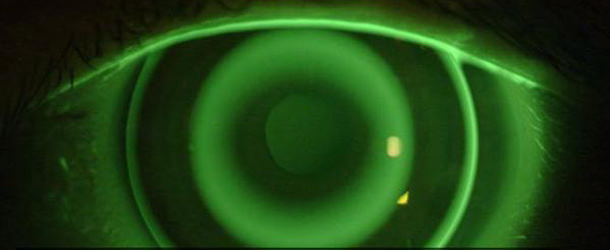
El Dr. Fernando Soler comenzó un nuevo hilo en el Foro FacoElche titulado «PRK al límite», donde presentaba a un paciente de 23 años que está opositando para presentarse a policía nacional, en la cual se le exige un mínimo de agudeza visual de 0,66 no corregida en cada ojo. El defecto refractivo del paciente para conseguir la emetropía es de -2.00 -2.00 x 5 en cada ojo. Adjunta imágenes tomográficas donde se puede observar que el paciente presenta un astigmatismo a favor de la regla (tipo bow-tie ligeramente asimétrico S/I) y tiene una paquimetría de 460-470 micras, con una tendencia de disminución paquimétrica hacia periferia inferior.
La ablación a realizar sería de 60 micras, lo que dejaría un margen muy pequeño para el límite de 400 micras que se marca para la cirugía mediante PRK.
La idea del Dr. Soler sería realizar un implante de ICL tóricas sin embargo preferiría esperar a que el paciente fuera más mayor para asegurarse una cierta estabilización y preferiblemente que tuviera un defecto refractivo mayor. Esta es la razón por la cual compartió este caso de córnea al límite al Foro FacoElche.
Opciones terapéuticas que se propusieron:
- Observación y no realizar cirugía corneal (Dr. Mansur, Dr. Tavares, Dr. Giobellina y Dr. Carmona entre otros)
- PRK tras estabilización del defecto refractivo (Dres. Rivero y Sterzovsky)
- ICL (opción preferida del Dr. Soler, Dr. Zunino y del Dr. Badoza)
- Segmentos de anillos corneales intraestromales (propuestos por el Dr. Asís y el Dr. Albertazzi)
- Orto-K (propuestas por el Dr. Martín y el Dr. Villalonga)
- CXL + PRK / t-PTK (propuesto por la Dra Brito)
INTRODUCCIÓN
Estados refractivos del ojo:
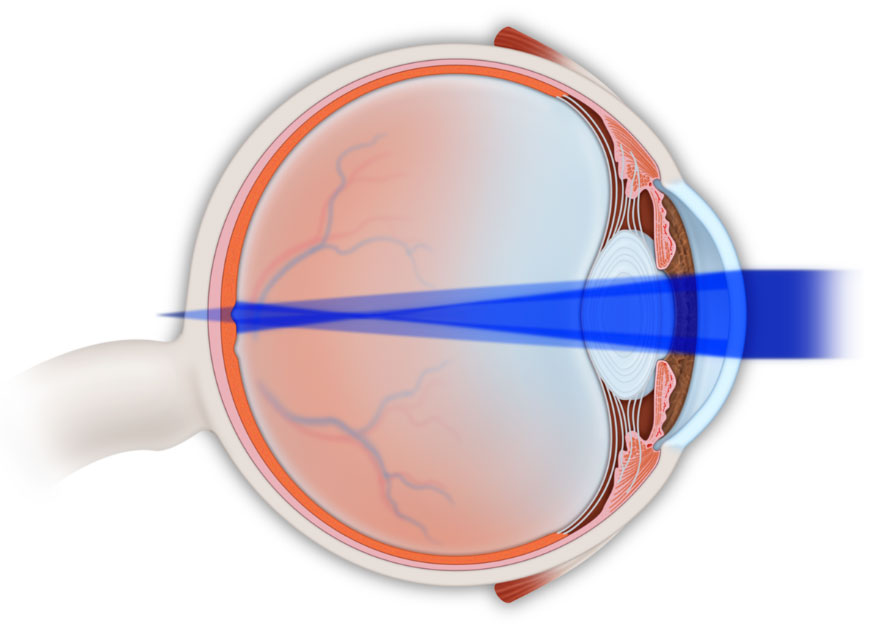
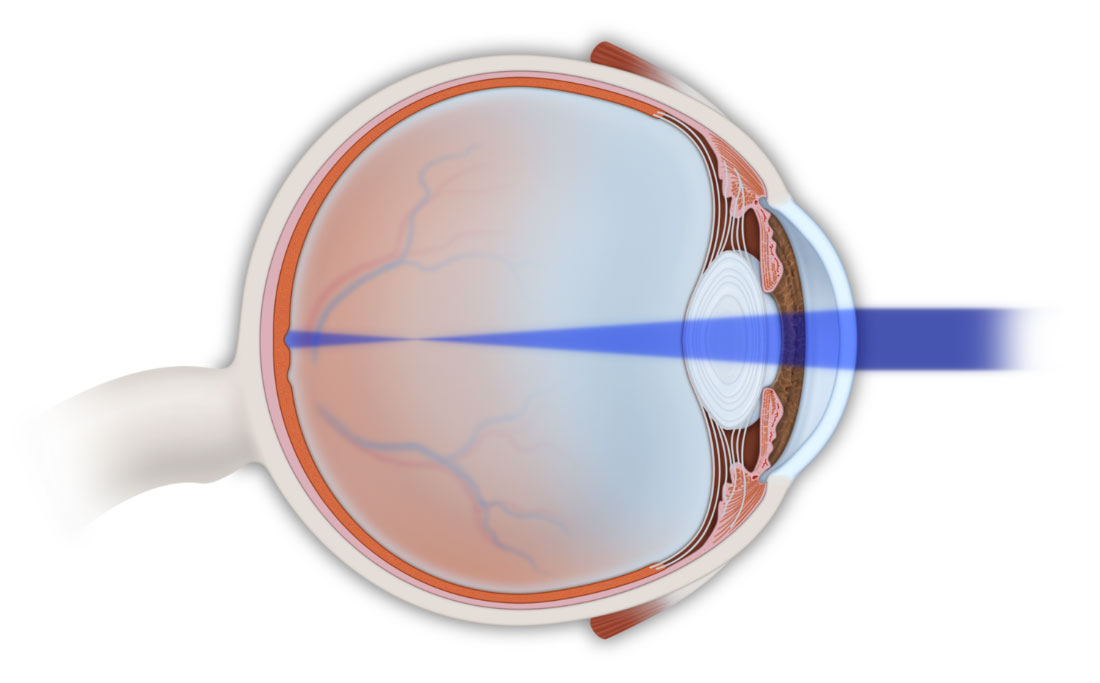
La emetropía es el estado refractivo en el que los rayos de luz paralelos procedentes de un objeto alejado quedan enfocados sobre la retina sin necesidad de acomodar.
El defecto refractivo (ametropía) aparece cuando los rayos de luz paralelos que entran en el ojo que no está acomodando no quedan enfocados en la retina, originando una imagen visual borrosa.
La miopía es una aberración óptica común, en la cual el ojo tiene demasiado poder óptico y los rayos paralelos procedentes de una imagen distante se focalizan en un punto anterior al plano de la retina. La hipermetropía es también una aberración común, y en ella el ojo no tiene suficiente poder óptico, por lo que los rayos de luz distantes llegan a la retina antes de converger. El astigmatismo y otras modalidades de aberraciones ópticas se producen cuando los rayos de luz incidentes no convergen en un único punto focal. El astigmatismo refractivo total puede dividirse en corneal (o queratométrico que es el más frecuente), cristaliniano y retiniano.
En el astigmatismo regular el poder refractivo varía de manera progresiva de un meridiano a otro, y cada meridiano tiene una curvatura uniforme en todos sus puntos a través de la entrada pupilar. Este astigmatismo regular puede dividirse a su vez en:
- A favor de la regla (tipo más frecuente en niños) dónde el meridiano vertical (el eje está cercano a los 90 grados) es el más curvo.
- En contra de la regla (tipo más frecuente en ancianos) dónde el meridiano horizontal (el eje está cercano a 180 grados) es el meridiano más curvo.
- Astigmatismo oblicuo dónde los meridianos principales se encuentan cerca de 45 y 135 grados.
En el astigmatismo irregular la magnitud y el eje del astigmatismo varían de un punto a otro a lo largo de la entrada pupilar. El astigmatismo irregular puede ser clínicamente significativo en casos como el queratocono y otras ectasias, distrofias corneales de la membrana basal epitelial y del estroma, cicatrices corneales, y córneas postoperadas. El astigmatismo irregular es un ejemplo de un tipo de aberración óptica de las denominadas aberraciones de alto orden. Estas aberraciones de alto orden no pueden ser corregidas completamente con gafas.
La Academia Americana de Oftalmología (AAO) define los defectos refractivos leves-moderados como aquellos menores de 6 dioptrías (D) en caso de miopía, menores a 3 D de hipermetropía y menores a 3D de astigmatismo. Los defectos refractivos altos se definen como aquellos iguales o superiores a 6D de miopía, 3 D de hipermetropía y 3 de astigmatismo.
Este paciente presentado por el Dr. Soler entraría dentro de los defectos refractivos bajos.
Miopía del crecimiento:
La miopía crece constantemente con la edad. Se ha caracterizado diferentes subtipos de miopía. La miopía de crecimiento juvenil, llamada así a aquella que se inicia entre los 7-16 años y que se debe fundamentalmente al aumento de la longitud axial. Entre los factores de riesgo tiene la endoforia, el parto prematuro, antecedentes familiares y el trabajo excesivo de cerca. Aproximadamente el 75% de los adolescentes se estabilizan sobre los 15-16 años, mientras que en el resto hay una progresión durante la tercera y cuarta década.
La miopía de comienzo en el adulto empieza en torno a los 20 años de edad y el esfuerzo intenso de cerca es un factor de riesgo importante. Se calcula que en torno a un 20-40% de los pacientes afectados de una pequeña hipermetropía o de los emétropes sometidos a condiciones muy exigentes a esfuerzos continuos de visión cercana podrían volverse miopes antes de los 25 años.
Esta es una de las razones por la cual el Dr. Soler preferiría esperar un tiempo para que el defecto refractivo del paciente sea estable.
CASO CLÍNICO
El Dr. Mansur fue el primero en proponer el no realizar ningún tipo de cirugía corneal sugiriendo que el mapa paquimétrico no le parecía normal, debido al adelgazamiento en periferia corneal inferior. El Dr. Zunino secundó al Dr. Mansur en no realizar cirugía corneal y nos dejó el lema «Ante la duda no tocar la córnea», ante el posible temor de desarrollar una posible ectasia en el futuro.
El Dr. Tavares también era partidario de esta idea no intervencionista. «En mi opinion, el bow-tie es asimétrico y con 399 micras en el punto más fino, no le haría nada y le recomendaría al paciente no frotarse los ojos».
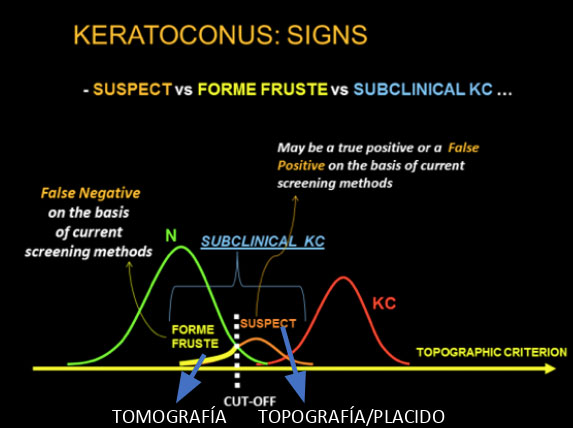
El Dr. Giobellina introduce la idea del posible queratocono (KC) frustre o subclínico que podría padecer el paciente. «Presenta una diferencia entre la paquimetría central y periférica mayor a 100 micras además de una paquimetría mínima muy baja (399 micras)», de ahí el rechazo a la cirugía refractiva corneal.
El queratocono es una enfermedad corneal progresiva caracterizado por una ectasia que conduce a un adelgazamiento progresivo de la córnea que origina una miopía progresiva, un astigmatismo regular e irregular y una disminución de la agudeza visual.
Entre otros posibles parámetros de sospecha de KC podríamos destacar:
- En relación al mapa paquimétrico:
- La presencia de una paquimetría inferior a 500 micras.
- La diferencia entre el ápex corneal y la el punto más fino no debe ser mayor a 10 micras y no aumentar en los seguimientos.
- No debe existir una diferencia mayor a 30 micras entre la zona superior y la inferior de los 4 mm centrales.
- La diferencia entre el punto más fino de ambos ojos no debería ser mayor a 30 micras.
- Es importante también observar la forma de la paquimetría, ya que nos orienta el lugar del posible KC.
- Es importante también observar la relación entre la paquimetría del ápex y la paquimetría en centro de la pupila. Esto es importante en caso de ablaciones.
- En relación a los mapas de curvatura:
- Una asimetría superior-inferior es sospechosa de KC.
- El poder de curvatura inferior no debe ser mayor a 1.5 dioptrías del superior y el poder superior no debe ser mayor a 2.5 dioptrías del inferior.
- La Kmax superior a 47 dioptrías (dependiendo de la bibliografía, algunos hablan de 46 y otros de 49) es sospechosa de KC.
- Una diferencia en las K centrales mayor a 1D entre ambos ojos es sospechosa de KC frustre.
- Un astigmatismo mayor a 6 dioptrías.
- En relación a los mapas de elevación:
- Una elevación de la cara anterior mayor a 12 micras o de la cara posterior mayor a 17 micras es sospechosa de KC.
- Una diferencia entre la cara anterior y posterior en un mismo punto mayor a 5 micras es sospechosa (aunque los valores en cada cara por separados sean normales).
- Alguna ‘’isla aislada’’ tanto en la cara anterior como en posterior, podría ser sospechosa de KC, incluso con valores dentro de la normalidad.
- Existen otros parámetros de sospecha, como puede ser una alta asfericidad (Q), unos valores altos en el mapa topométrico, unos valores de aberración comática a 90 grados (n3 y n5) elevados o unos parámetros de biomecánica corneal alterados.
El Dr. Alfonso propuso recientemente en un Webinar de la PAAO/SEO acerca del queratocono y los anillos intracorneales que todos los fenotipos de queratocono se manifiestan en función del punto corneal más delgado y de la existencia de un astigmatismo previo. Este astigmatismo previo puede ser a favor de la regla (en aproximadamente un 72%, coincidiendo con nuestro caso), oblicuo en un 15 % y en contra de la regla en un 13%.
La PRK (photorefractive keratectomy), es la técnica terapéutica que le dio el nombre a la discusión «PRK al límite». El Dr. Sterzovsky era partidario de realizar PRK siempre y cuando no hubiera cambios topográficos ni refractivos durante al menos 18 meses, si bien también propuso el uso de anillos corneales. El Dr. Rivero también era partidario de esta opción. El Dr. Aguilera propuso que tras repetir estudios y asegurar la estabilidad corneal y refractiva, realizaría una t-PRK (trans-PRK), ajustando la zona óptica a ablacionar, al diámetro pupilar en un intento de ahorrar tejido corneal.
El interés por el grosor corneal central (CCT) ha aumentado con el paso de los años debido a que las córneas delgadas tienen mayor riesgo de ectasia postoperatoria, una complicación que se caracteriza por alteraciones topográficas y por una pérdida progresiva de la agudeza visual. Es muy importante el seguimiento a largo plazo ya que la ectasia post LASIK ocurre en el primer año solo en un 50% de los casos. Muchos oftalmólogos consideran un CCT de mayor de 500 micras preoperatorio es el valor límite para la cirugía refractiva. En el trabajo realizado por el Dr. Reza y colaboradores (col) se obtuvieron resultados satisfactorios para LASIK y PRK sin hallazgos de ectasias post cirugía, en córneas con paquimetrías inferiores a 470 micras (rango entre 440-469 micras en caso de LASIK y rango entre 420-469 en caso de PRK), con topografías preoperatorias normales y con un lecho corneal residual mayor a 250 micras. En nuestro caso como hemos mencionado anteriormente, al presentar ciertos aspectos sospechosos de ectasia, la mayoría optó por rechazar esta intervención.
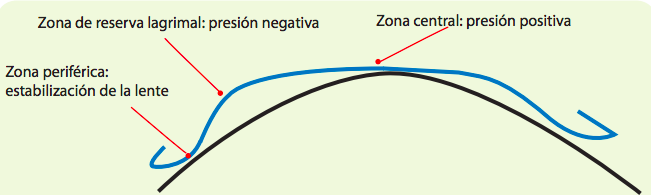
Otra de las opciones terapéuticas que se discutieron era, la ortoqueratología mediante lentes de contacto nocturno, las llamadas orto-k. El mecanismo de estas lentes terapéuticas es la modificación de la curvatura corneal, dando lugar a una reducción o eliminación temporal del error refractivo miópico. Estas lentes presentan una zona central más plana que la media periferia de la lente, existiendo en la porción más periférica un nuevo cierre o aplanamiento de la misma. Los cambios morfológicos inducidos por la lente sobre la superficie corneal se producen debido a la presión positiva ejercida en el ápex corneal y a la presión negativa o de succión ejercida en la zona de cierre de la lente, la cual induce un efecto de encurvamiento. El objetivo es convertir el perfil corneal normalmente prolato en un perfil esférico e incluso oblato. Recientemente se ha propuesto que estas lentes de contacto nocturnas podrían influir en el control de la progresión de la miopía inhiniendo el crecimiento de la longitud axial. Esto parece ser debido a la inducción de un defocus miópico en la retina periférica por el efecto de las orto-k en la media periferia corneal que provoca a su vez una reducción del estímulo miopigénico en el crecimiento del ojo en los niños. El rango de corrección de las actuales orto-k nocturas es hasta -6.00 D de miopía y -3.50 D de cilindro.
Hay que recordar el riesgo de infecciones que estas lentes de contacto pueden generar. En el estudio publicado en la AAO por la Dra. R.Cope se observó que hasta un cuarto de las queratitis infecciosas por Acantamoeba estarían relacionadas con pacientes usuarios de orto-k.
Entre los mecanismos patogénicos estarían la reducción de la transmisión de oxígeno a través de la lente de contacto, junto con la falta de movimiento ocular para interrumpir el glucocalyx microbiano y la ausencia de parpadeo para extender la lisozima sobre la superficie corneal. Estos son algunos de los factores postulados asociados con queratitis infecciosas en usuarios de lentes de contacto nocturnas. A su vez el diseño de geometría invertida de estas lentes de contacto parece ser la causa del compromiso de la superficie epitelial, debido a su efecto compresor sobre el epitelio corneal, haciendo a sus usuarios más susceptibles a una infección
Además recordar que el hecho que estos usuarios son generalmente personas jóvenes, que generalmente no tienen una correcta higiene con los lentillas, les hacen a su vez más propensos a sufrir una infección.
Se propuso el uso de orto-k de manera transitoria para que el paciente pudiera pasar la prueba oftalmológica, sin embargo finalmente el Dr. Soler desestimó el uso de estas, por ser impredecible actualmente en el manejo del defecto astigmático.
Otra opción que se abordó fue la PTK (phototherapeutic keratectomy) transepitelial combinado con CXL (corneal cross-linking). Esta opción podría realizarse de acuerdo al protocolo de CRETA, el cual se estudió para el tratamiento de pacientes con queratocono. La técnica consiste en realizar una ablación hasta una profundidad de 50 micras usando el epitelio como un sistema de «enmascaramiento» en un area de 6.5 -7 mm y posteriormente tras la desepitelización se amplia el área hasta una zona de 8-9 mm.
Al ser el epitelio en el ápex del cono más fino, se ablaciona una pequeña pequeña porción de estroma anterior que ayuda a regularizar la córnea, actuando de forma más customizada durante el CXL. La membrana de Bowman eliminada, incrementa la penetración de riboflavina y la absorción de radiación UVA a mayor profundidad en la zona del ápex del cono.
Por consiguiente con la eliminación del epitelio con PTK y la ablación anterior de la córnea, se regulariza el estroma, disminuye el astigmatismo irregular inducido por el queratocono y mejora los resultados visuales y refractivos, incluso en casos en los que combinar CXL y PRK no es posible por presencia de una córnea excesivamente delgada.
En un estudio publicado que comparó la eliminación el epitelio mediante t-PTK y mecánicamente asociado a CXL, se observó que mediante t-prk se mejoraba la agudeza visual sin corregir, corregida y disminuída la queratometría. Parece ser que la mejora en el grupo t-PTK se debía a la disminución de las irregularidades corneales debido al adelgazamiento corneal epitelial en la zona del ápex del cono.
En el caso presentado, el astigmatismo no es irregular, aunque sí algo asimétrico, pero la córnea sí es delgada, por lo que ante la sospecha de un queratocono frustre o por posible ectasía post PRK, esta es una opción que se barajó.
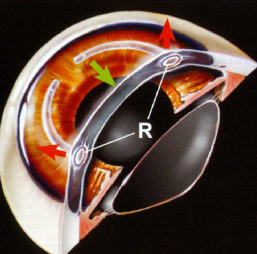
Otra opción propuesta fueron los segmentos de anillos corneales intraestromales (ICRSs). Estos se introdujeron para corregir una miopía leve a moderada (la FDA los aprobó para corregir hasta 3.00 dioptrías de miopía). En el 2004 la FDA aprobó el uso de ICRSs (tipo Intacs) para el manejo del KC.
Los ICRs actúan mediante el llamado «arc-shortening effect» provocando un aplanamiento de la córnea central mejorando de esta manera la topografía corneal, lo que conlleva generalmente a una mejoría de la agudeza visual sin corregir (AVCA) y corregida (BSCVA).
Este aplanamiento central conlleva un engrosamiento periférico (ley de espesor de Barraquer) lo que a su vez desplaza el ápex más cerca de su posición fisiológica en frente de la pupila, reduciendo la ectasia paracentral que se observa de forma común en el KC.
El Dr. Albertazzi propuso que este es «un excelente caso para segmentos Intacts SK de 130’ de arco y de 300 micras de espesor y realizando una incisión a 90 grados». Destacaba la importancia de preservar 160-180 micras de tejido corneal por debajo de los anillos intracorneales y nos ofrecía diferentes formas para lograrlo:
- Técnica manual: se delamina el tejido, posteriormente se realiza una paquimetría en el lugar de la incisión, se resta 150-180 micras al valor y se hace la incisión. Luego con OCT se verificará y afinará la relación Paquimetro/bisturí para optimizarla.
- Técnica mediante láser de Femtosegundo: Se resta 120 micras del punto más delgado,posteriormente con OCT post-operatorio «se va afinando la puntería».
¿Qué segmentos implantar?:
- En perfiles planos (Ferrara type) no hace falta más de 150 micras de espesor para lograr un efecto satisfactorio, duradero y estable, porque actúan también por su rigidez, aparte de la longitud de arco y la base.
- En perfiles cónicos (Intacs SK) se necesita volumen para su efecto, no más de 300-350 micras, serían suficientes.
Para su entender la eficacia y seguridad de los anillos es correcta en queratoconos grado I y grado II.
Recordar que el Dr. Alfonso, en el Webinar acerca de anillos intraestromales en el queratocono, propuso que estos hay que colocarlos en el eje topográfico más plano ya que la función de los anillos es elevar el eje más plano y aplanar el curvo.
En el estudio presentado por Amanzadeh y col, se comprobó que tras el implante de ICRSs se producía una mejora de todos los valores del mapa topométrico del Pentacam, a excepción del CKI (este compara la curvatura corneal central con la periférica, por lo que tras el implante de los anillos, la córnea periférica se eleva y por lo tanto este valor se eleva). Estos resultados sugieren que la implantación de ICRSs aplana la córnea y reduce su irregularidad, reduciendo la gravedad del KC y normalizando la córnea con KC. Sin embargo ellos no encontraron una correlación estadísticamente significativa entre los cambios de los índices topográficos y los cambios de la AVCA y de la BCSVA.
En contraposición, en el estudio publicado por Gharaibeth y col, demostraron que la implantación de KeraRing mejoraba significativamente, la agudeza visual, el equivalente esférico y la queratometría. En el estudio presentado por Esin Sogutlu y col. se informó que también ocurría un aplanamiento del mapa de elevación anterior y posterior tras el implante ICRSs.
Es importante destacar que el efecto de los anillos es reversible en el caso de necesidad de explantación. Se ha descrito como posibles causas de explantación la extrusión, la migración, la infección o el pobre resultado refractivo. Se ha visto que la casua más frecuente de explantación es la extrusion del anillo, seguido del fallo refractivo y de la infección.
Otras posibles complicaciones serían la rotura traumática o espontánea del anillo.
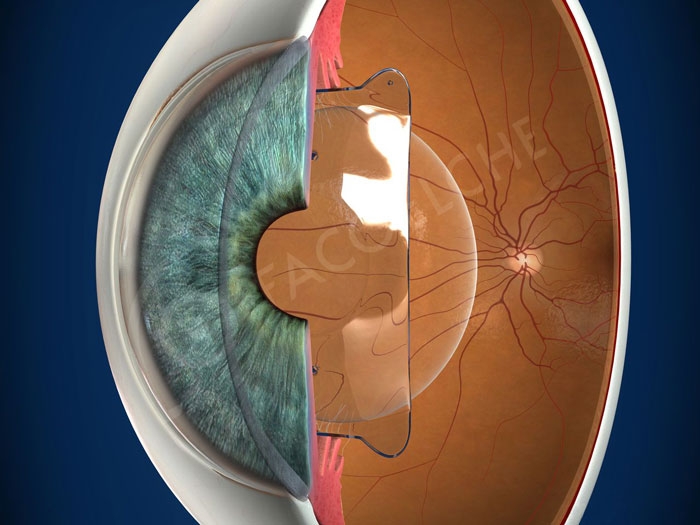
Para terminar, el Dr. Soler propuso el uso de ICL (lentes de colámero implantables) tóricas. Son lentes blandas, plegables y de una sola pieza. El colámero es un material altamente biocompatible y permeable a los gases y metabolitos lo que le permite mantener el metabolismo normal cristaliniano, evitando así el desarrollo de catarata. Se colocan en cámara posterior (sulcus) lo que genera además un buen resultado estético en estos pacientes. Suelen utilizarse en una edad comprendida entre 21 y 45 años, generalmente en ametropías no corregibles mediante cirugía corneal. Dentro de los requisitos para la implantación están una profundidad de CA mayor a 2.8 mm, un ángulo camerular mayor a 30 grados, una pupila escotópica inferior a 6-7 mm, un recuento de células endoteliales mayor a 2500 o 2000 en mayors de 40 años, y un ojo sano. Las lentes fáquicas ICL para el tratamiento de defectos esféricos (-3.00 a -23.00 D) y cilíndricos altos (-6.00 D), también existen para corregir defectos hipermetrópicos e incluso en casos de KC estable se ha comprobado que son muy eficaces (con un porcentaje aproximado de entre 90-100% de los pacientes dentro de +/- 0.5 y +/- 1D respectivamente). Es aconsejable que la implantación de estas lentes no se realice hasta que la refracción y la queratometría no se estabilicen, razón por la cuál el Dr. Soler preferiría implantarlas en un futuro.
En el estudio publicado por el Dr. Alfonso y col, comprobaron la predictibilidad y la efectividad del uso de ICL tóricas para el tratamiento de pacientes con KC, obteniendo mejores resultados, especialmente en el componente astigmático, al compararlos con otras procedimientos que usan lentes fáquicas asociados a incisiones corneales anastigmáticas. Ellos sugieren el implante de ICL tóricas en KC si el paciente cumple con los siguientes criterios: una CDVA 20/50 o mejor, una córnea central transparente, una queratometría inferior a 52.5D y una refracción estable de 2 años.
Sin embargo se ha comprobado que las altas aberraciones que presentan los pacientes con KC podrian afectar a la calidad visual incluso después de corregirse la ametropía con el uso de estas lentes por lo que hay estudios que sugieren corregir estas aberraciones antes o después del implante de estas lentes. Dentro de las posibles complicaciones estarían la catarata yatrogénica, especialmente del tipo subcapsular anterior, el aumento de la presión intraocular.También es importante destacar la pérdida de células endoteliales que pueden generar estas lentes (Alfonso y col reportaron una pérdida de un 2.6% a los 12 meses). En comparación el estudio de Jonker y col. reportó una pérdida de células endoteliales crónica de 16.6% y 21.4% de 6 meses a 10 años en Artisan miope y Artisan tóricas respectivamente, con una tasa de explantación de 6% en artisan miópica y del 4.8% en el grupo tórico. Recordar que estas, son otro tipo de lentes fáquicas, que se caracterizan por ser de 1 pieza, de polimetilmetacrilato, rígidas, con una óptica convexa-cóncava y con un diámetro de 8.5mm. Aunque no se valoraron en la discusión, podrían ser otro armamento a utilizar.
Hay estudios que han combinado el uso de ICL tóricas junto a ICRS y CXL con buenos resultados. Otros también con resultados satisfactorios combinando CXL junto con ICRSs y PRK o LIOs fáquicas, lo que se conoce como CXL plus.
Estas son las diferentes opciones abordadas en la discusión para el posible tratamiento del defecto refractivo del paciente presentado por el Dr. Soler. Como podemos observar y como suele ocurrir en Medicina, no hay una opción única válida. Disponer de un arsenal terapéutico y bibliográfico es muy importante a la hora de afrontar los diferentes problemas médicos que se nos pueden y que se nos suelen presentar ante un paciente determinado.
BIBLIOGRAFÍA
- Óptica clínica. American Acamedy of Ophthalmology
- Protocolo de práctica clínica preferente. Defectos refractivos y cirugía refractiva. American Acamedy of Ophthalmology
- Jennifer R. Cope, Sarah A. Coller, Oliver D. Schein,Alison C. Brown, Jennifer R. Verani, Rache, Gallen, Michael J. Beach, Jonathan S. Yoder. Acanthamoeba Keratitis among Rigid Gas Permeable Contact Lens Wearer in the United States, 2005 throught 2011
- Long-term results of combined transepithelial phototherapeutic keratectomy and corneal collagen crosslinking for keratoconus : Cretan protocol
- Combined transepithelial phototherapeutic keratectomy and corneal collagen crosslinking for progressive Keratoconus
- TOMMY C.Y. CHAN, EMMY Y.M. LI, VICTORIA W.Y. WONG, AND VISHAL JHANJI. Orthokeratology-Associated Infectious Keratitis in a Tertiary Care Eye Hospital in Hong Kong
- Javier Tomás Juan, David Pablo Piñero Llorens.Ortoqueratología nocturna- Implicaciones legales y consentimiento informado.
- Heln A. Swarbrick, Ahmed Alharbi, Kathleen Watt, BOptom,Edward Lum, Pauline Kang. Myopia Control durinr Orthokeratology Lens Wear in Children Using a Novel Study Design.
- Mohammad Reza Djodeyre, Julio Ortega-Usobiaga,Jaime Beltran, Julio Baviera. Long-term comparison of laser in situ keratomileusis versus laser surface ablation in corneas thinner than 470 mm.
- Mathew Kurian, MS, Somshekar Nagappa, MD, Ridhima Bhagali, MS, Rohit Shetty, FRCS, Bhujang K. Shetty, MS. Visual quality after posterior chamber phakic intraocular lens implantation in keratoconus.
- Hassan Hashemi a, Asghar Beiranvand b,*, Abbasali Yekta c, Azam Maleki a, Negareh Yazdani d, Mehdi Khabazkhoob. Pentacam top indices for diagnosing subclinical and definite keratoconus
- Rie Ishii, Kazutaka Kamiya, Akihito Igarashi,Kimiya Shimizu, Yoshikazu Utsumi, and Takashi Kumanomido,. Correlation of Corneal Elevation With Severity of Keratoconus by Means of Anterior and Posterior Topographic Analysis
- Almutez M. Gharaibeh, Sana’ M. Muhsen, Ilham B. AbuKhader, RN, Osama H. Ababneh, Mohammed A. Abu-Ameerh, and Muawyah D. Albdour, MD. KeraRing Intrastromal Corneal Ring Segments for Correction of Keratoconus.
- Step by Step. Reading Pentacam topography (basics and Case Study Series).
- Hisham Elbaz, Liliana Wener, Bogdan Spiru, Walter Sekundo. Spontaneus breakage of intracorneal ring segments 8 years after implantation.
- Kazem Amanzadeh, Roghiyeh Elham, Ebrahim Jafarzadepur. Effects of single-segment Intacs implantation on visual acuity and corneal topographic indices of keratoconus.
- Esin Sög!ütlü, David P. Piñero, Anil Kubaloglu, MD,* Jorge L. Alio, and Yasin Cinar. Elevation Changes of Central Posterior Corneal Surface After Intracorneal Ring Segment Implantation in Keratoconus
- Mathew Kurian, MS, Somshekar Nagappa, MD, Ridhima Bhagali, MS, Rohit Shetty, FRCS, Bhujang K. Shetty, MS. Visual quality after posterior chamber phakic intraocular lens implantation in keratoconus.
- Jose ́ F. Alfonso, Luis Fernández-Vega, Carlos Lisa, Paulo Fernandes, OD, Jose ́ M. Gonza ́lez-Me ijome, Robert Monte ́s-Mico ́. Collagen copolymer toric posterior chamber phakic intraocular lens in eyes with keratoconus
- Colin J, Velou S. Implantation of Intacs and refractive lens to correct keratoconus. Journal of refractive and cataract surgery 2003
- Cakir H, Ultine CA. Combined. Kearings and Artisan/Artiflex IOLs in keratectasia
- Seyed Javad Hashemian, Mohammad Soleimani, Alireza Foroutan, Mahmood Joshaghani, Jafar Ghaempanah, Mohammad Ebrahim Jafari. Toric implantable collamer lens for high myopic astigmatism in keratoconic patients after six months
- Soraya M.R. Jonker, Tos T.J.M. Berendschot, Annick E. Ronden, BSc, Isabelle E.Y. Saelens, Noël J.C. Bauer, Rudy M.M.A. Nuijts, Long-Term Endothelial Cell Loss in Patients with Artisan Myopia and Artisan Toric Phakic Intraocular Lenses.
- Kymionis, Grentzelos, Portaliou, Kankariya, Randleman. Corneal collagen cross linking (CXL) combined with refractive procedures for the treatment of corneal ectatic disorders: CXL plus
AUTOR

Carlos Rocha de Lossada
– Hospital Regional Universitario de Málaga
Colaboradores:
• Cristina Pérez Casaseca, Hospital Regional Universitario de Málaga/Clínica Baviera de Málaga
• Federico Alonso Aliste, Tecnoláser Clinic Vision
• Aurelio Rocha Bogas, Ceuta Medical Center