Hace unos meses, el Dr. Álvaro Castaño comenzaba un nuevo hilo en el Foro presentando el caso de una paciente joven operada de PRK miópico hace año y medio sin complicaciones, que desde hace 8 meses presentaba episodios de ojo rojo, dolor y ruptura epitelial en el área pupilar, siempre en el mismo ojo. La paciente había sido tratada con lente de contacto durante 2 semanas, antibiótico profiláctico y abundante lubricación, pero los episodios continuaban. A raíz del caso, se inició un debate sobre los posibles escalones de tratamiento en esta paciente. Hemos decidido realizar este FacoBlog para hacer una revisión de las opciones terapéuticas en los casos de erosión corneal recidivante.
INTRODUCCIÓN
El síndrome de erosión corneal recurrente (ECR) se caracteriza por episodios repetidos de ruptura del epitelio corneal. Fue descrito por primera vez en el siglo XIX e inicialmente, fue denominada por Hansen (1872), como «queratitis vascular neurálgica intermitente». Aunque distintos autores relacionaron este cuadro con traumatismos corneales, no fue hasta 1945 cuando Chandler describió adecuadamente la etiología del cuadro.1
PREVALENCIA Y CARACTERÍSTICAS
La prevalencia de la ECR no está bien establecida. Si bien hay consenso en cuanto al mecanismo fisiopatológico, un traumatismo corneal en un paciente con predisposición, se estima que la incidencia de ECR tras una abrasión corneal es de 1 de cada 150. No obstante, las abrasiones corneales constituyen el principal antecedente en las ECR, representando hasta el 45-64% de los casos con ECR, seguido de las distrofias de la membrana basal epitelial (DMBE) en el 19-29% de los casos.2 Además, algunos autores concluyen que hasta en un tercio de los pacientes con ECR, confluyen ambos factores.3
La cirugía refractiva corneal es un factor de riesgo para el desarrollo de esta patología. Se han descrito casos después de queratectomía fotorrefractiva (PRK) mecánica y asistida por alcohol, y de queratomileusis in situ con microqueratomo y láser de femtosegundo (LASIK).4 Los síntomas de ECR son más frecuentes tras la PRK asistida por alcohol en comparación con LASIK o TransPRK, ocurriendo en la PRK asistida por alcohol en un 10,6% de los casos.4 No obstante, en un estudio del Dr. Alió con seguimiento a dos años de tres mil pacientes miopes intervenidos mediante PRK, no se objetivó ningún caso de ECR5 y otras series sitúan la incidencia en torno a un 17%.6
La mayoría de las series describe un pico de incidencia entre los 30 y los 40 años de edad, teniendo mayor predisposición los pacientes con ojo seco, diabetes mellitus, hiperlipidemia, atopia o rosácea ocular. Asimismo, la comorbilidad con blefaritis o degeneración de glándulas de Meibomio es frecuente.3,7
FISIOPATOLOGÍA
La ECR es el resultado de una debilidad intrínseca (DMBE) o adquirida (es decir, tras un traumatismo mecánico) de la adherencia de la capa epitelial a la membrana basal subyacente y a la capa de Bowman.2,8
Cuando hay antecedente de erosión corneal, esta debilidad es resultado de la inflamación que ocasiona la disrupción de la membrana basal epitelial que altera las uniones intercelulares y con la matriz extracelular, normalmente a nivel de los hemidesmosomas.
Recientemente, se ha descrito un incremento en la actividad de las metaloproteinasas de matriz-2 (MMP-2) a nivel del epitelio corneal y un incremento de las MMP-9 en los bordes de las úlceras corneales que no epitelizan correctamente. Las MMP participan en la degradación de la membrana basal del epitelio corneal antes de la reepitelización; una actividad excesiva podría ser responsable de escindir los componentes implicados en la formación de los complejos de adhesión epitelial (colágeno tipo IV, VII y fibronectina), y, por tanto, condicionar la ECR.9
En las DMBE, las células descamativas aparecen atrapadas bajo capas aberrantes de la membrana basal, lo cual provoca una adherencia deficiente del epitelio corneal.1
DIAGNÓSTICO Y DIAGNÓSTICO DIFERENCIAL
El diagnóstico de ECR es claro ante episodios recurrentes de defectos epiteliales objetivados mediante la exploración en lámpara de hendidura. El empleo de una luz azul cobalto tras la instilación de fluoresceína tópica permitirá visualizar un defecto epitelial franco o un área de epitelio mal adherido, identificado como puntos negros tras tinción con fluoresceína, que demostrarán su friabilidad tras el contacto con hemosteta.6 Sin embargo, las formas subclínicas deberán sospecharse ante síntomas compatibles referidos por el paciente, como son el dolor ocular, típicamente agudo a primera hora de la mañana coincidiendo con la apertura palpebral, enrojecimiento, lagrimeo, fotofobia y dolor que despierta al paciente por la noche.3 No es infrecuente que la exploración sea anodina en estos pacientes con cuadros subclínicos.6
El diagnóstico diferencial en el momento agudo debe incluir la queratitis epitelial por virus del herpes simple (VHS), la enfermedad del ojo seco, la queratopatía por exposición y la queratitis neurotrófica. Otras causas menos probables son la presencia de un cuerpo extraño conjuntival, la queratitis infecciosa y la enfermedad injerto contra huésped (EICH) ocular en pacientes que han recibido un trasplante alogénico de células madre.1
En el diagnóstico de la causa subyacente, la presencia de microquistes y líneas epiteliales, pueden ayudar al diagnóstico.6 Se debe considerar, como se mencionaba previamente, la etiología del cuadro: antecedente de traumatismo, quemaduras químicas o térmicas, cirugía ocular, cicatrices corneales por antecedente de infección corneal, así como evaluar la presencia de signos de distrofias corneales predisponentes: distrofias epiteliales, Reis-Bücklers, Thiel-Behnke o Meesmann y distrofias estromales como la reticular, granular y macular.1
No existe ningún test diagnóstico específico de la ECR. Se ha utilizado la microscopía confocal in vivo, pero tanto en casos secundarios a abrasiones corneales como en distrofias, los hallazgos a nivel de la interfase epitelio-membrana basal son similares: depósitos en las células epiteliales basales, micropliegues y estrías subbasales con o sin daño a nivel de los nervios subbasales.1
TRATAMIENTO
El tratamiento de la ECR suele ser escalonado, siendo preferible el manejo conservador siempre que sea posible.
El tratamiento médico diferirá en función del momento en que se indique, contando, por tanto, con opciones para el momento agudo y la profilaxis de futuros episodios.1 El tratamiento agudo consistirá en el empleo de lágrima artificial, preferiblemente sin conservantes, analgesia a base de AINEs orales y/o ciclopléjicos y antibióticos tópicos. El tratamiento crónico, cuyo objetivo será prevenir las nuevas erosiones corneales, consistirá en lágrimas artificiales y pomadas nocturnas lubricantes, lo cual es efectivo en aproximadamente el 60% de los pacientes,9 pomadas a base de cloruro sódico hipertónico (pomada antiedema), oclusión de los puntos lagrimales mediante tapones de silicona y lentes de contacto terapéuticas.1 En los casos refractarios a las medidas anteriores, se pueden emplear colirios de suero autólogo, inhibidores de las metaloproteinasas de matriz (como doxiciclina oral),9 esteroides tópicos y nuevas alternativas, como el colirio de insulina, que ha demostrado ser útil en el tratamiento de defectos epiteliales persistentes.10
En ocasiones, el tratamiento médico es insuficiente y los episodios recurren a pesar de todas las medidas mencionadas previamente. En estos casos, se plantean distintas alternativas terapéuticas: punción estromal anterior, debridamiento epitelial, queratectomía fototerapéutica (PTK) y queratectomía superficial mediante fresa de diamante (DBSK).9 Las tasas de éxito varían entre los distintos procedimientos y los estudios publicados al respecto.9
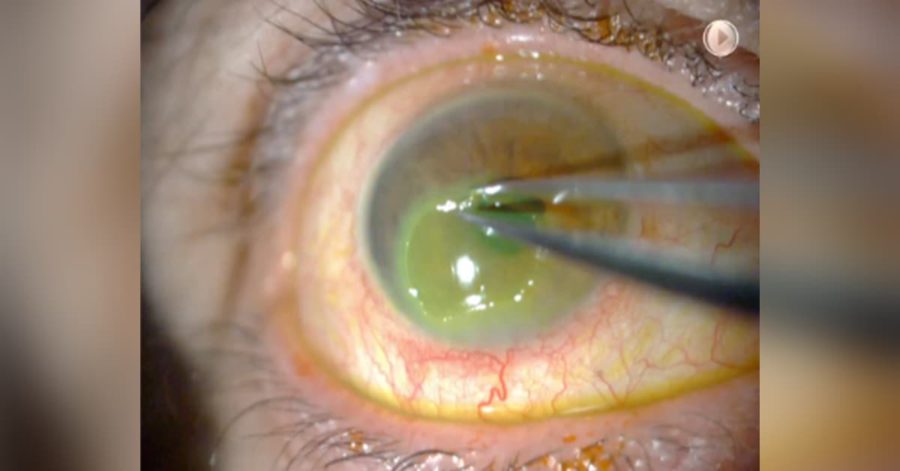
La punción estromal anterior constituye el tratamiento clásico, empleado desde principios de los años noventa. Este puede llevarse a cabo en la lámpara de hendidura, habitualmente empleando una aguja de 20G, 25G o 27G con micropunciones perpendiculares a la superficie corneal y de aproximadamente un 5-10% del espesor del estroma de profundidad. La tasa de recurrencia tras la punción estromal de la córnea anterior se ha situado entre un 5 y un 40%.9,11 Una alternativa a este procedimiento, es la realización del mismo mediante Láser Nd-YAG con parámetros de energía de 0,3-0,6mJ por disparo, enfocados a nivel subepitelial o en estroma anterior. Mediante este procedimiento, se ha descrito una tasa de recurrencia inferior, del 14,2% y mejores resultados en aquellas ECR de etiología traumática.12 El principal problema de estas técnicas, que perforan la membrana de Bowman, es la cicatrización corneal, que condiciona que se deba reservar para casos de irregularidad corneal periférica y no central.
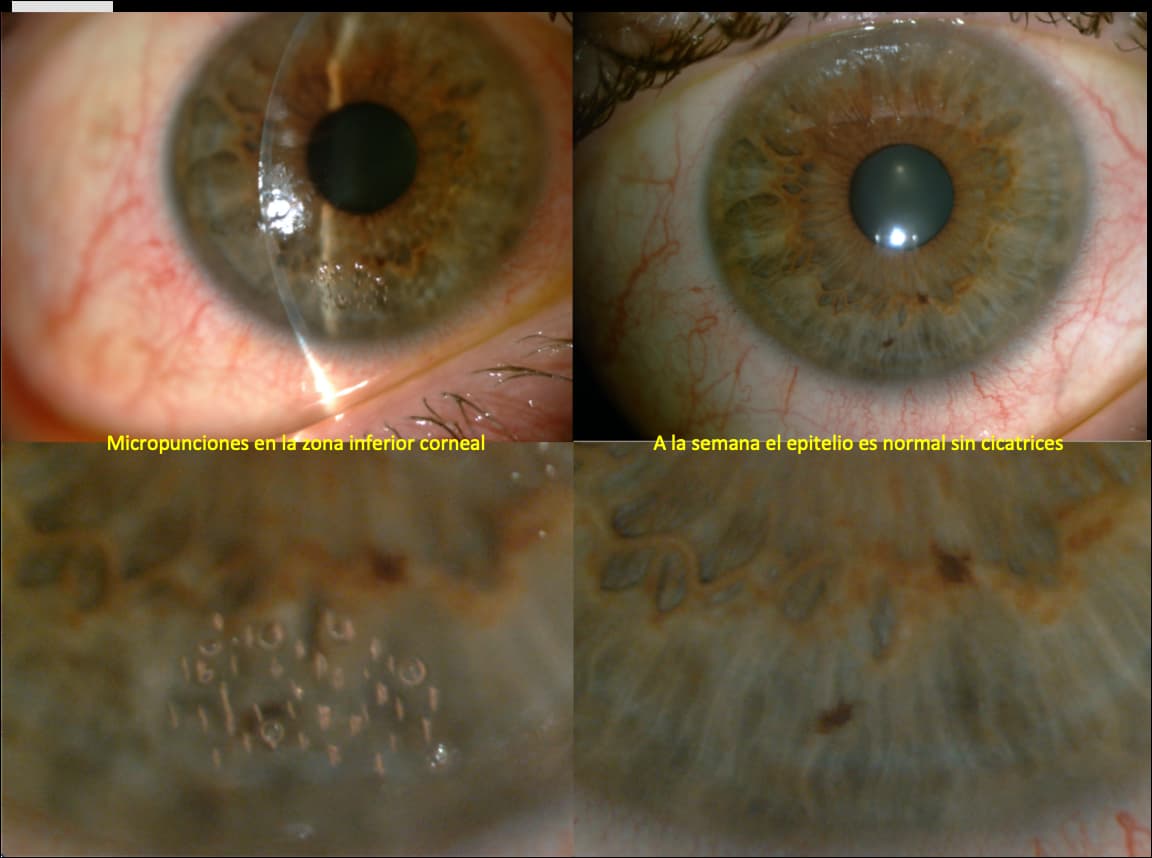
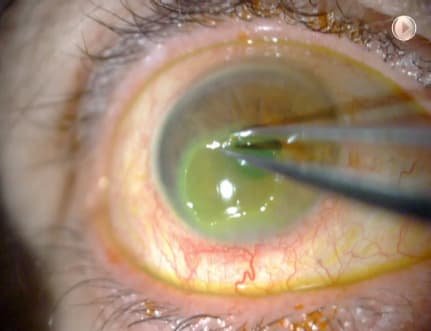
El desbridamiento epitelial consiste en la retirada del epitelio corneal, generalmente hasta 1 mm del limbo, mediante una hemosteta, previa administración de anestesia tópica. En caso de no ser suficiente, se puede emplear un cuchillete escarificador.13 La tasa de recurrencia descrita tras el desbridamiento epitelial es aproximadamente de un 18%.9
En muchas ocasiones, ambos procedimientos, desbridamiento epitelial y punción estromal anterior, se pueden combinar. De hecho, se han publicado mejores resultados que de forma aislada (tasa de recidiva del 29,4%).14 No obstante, fueron inferiores a los observados con fresa de diamante y con PTK, dado que estos, además de menos recurrencias, presentaron una tasa significativamente mayor de epitelización completa a la semana.14
La queratectomía fototerapéutica (PTK) se realiza mediante la eliminación manual del epitelio mal adherido, seguida de la ablación de la membrana basal anómala y el estroma superficial con láser excimer.15 Las tasas de recurrencia son muy variables en la literatura; sin embargo, en un estudio a 10 años se halló una tasa del 23,07%.15,16 Este procedimiento puede realizarse generalmente en los 8 mm centrales, aunque el tamaño de la zona de tratamiento puede variar en función del tipo de láser excímer.
Recientemente, se han publicado buenos resultados con PTK transepitelial o TransPTK, que persigue evitar el salto hipermetrópico que puede inducir la PTK convencional. Se trata de un método de un solo paso, en el cual tanto la ablación epitelial como estromal se lleva a cabo mediante el empleo del láser, sin técnicas de desbridamiento mecánico o químico, ajustando el espesor a ablacionar a medida que se progresa a córnea periférica.17
La queratectomía superficial mediante fresa de diamante (DBSK), consiste en realizar de forma conjunta debridamiento epitelial junto con pulido con fresa de diamante de la membrana de Bowman en pacientes con ECR. Su tasa de éxito reportada ha sido del 81,9 al 96%.13,14 En este artículo, sus autores establecen que esta técnica combinada, apta para realizar en la lámpara de hendidura, debería ser el procedimiento de elección en el tratamiento de ECR e irregularidad epitelial que no han respondido a tratamientos no quirúrgicos por delante de la PTK, dados los requerimientos técnicos de la misma.13
Por último, cabe mencionar los tratamientos más novedosos, entre los que se cuenta la ablación con plasma a baja temperatura, también denominada coblación, ablación en frío o ablación por radiofrecuencia bipolar. Esta técnica consiste en el empleo de radiofrecuencia a través de un medio conductor (normalmente solución salina normal), creando un campo de plasma. A baja temperatura, este plasma provoca la ruptura de los enlaces orgánicos y de las estructuras moleculares. La tasa de recurrencia de las ECR con esta técnica es del 8.6%. No obstante, son necesarios más estudios con esta tecnología, empleada en otras ramas de la medicina.18
Otra de las alternativas actuales es la delaminación del epitelio corneal con alcohol. La técnica consiste en colocar sobre la córnea un pocillo circular de diámetro adecuado para cubrir la zona de erosiones, instilar alcohol diluido al 20% durante 40 segundos y retirarlo con una esponja. A continuación, se irriga con solución salina balanceada y se retira el epitelio con una esponja de celulosa, con especial cuidado para evitar dañar la membrana de Bowman. Los autores refieren que el empleo de alcohol permite respetar la lámina densa de los hemidesmosomas, proporcionando una superficie más lisa y regular que facilita la migración y la adhesión de las células epiteliales. La tasa de recurrencia de ECR a los tres años fue del 11,5% con esta técnica.19
CONCLUSIONES
El síndrome de erosión corneal recurrente es un problema relativamente frecuente en el postoperatorio de la cirugía corneal refractiva. La PRK es el procedimiento tras el cual se produce la mayor incidencia, como en el caso que se presentaba en el foro. La causa por la que se producen ECR tras la cirugía refractiva es un defecto en la re-epitelización corneal, al crearse uniones intercelulares y con la membrana basal anómalas.
En aquellas ocasiones en las que fracasa el tratamiento conservador, orientado a paliar los síntomas y prevenir futuros episodios, existen distintas alternativas terapéuticas. Curiosamente, gran parte de sus tratamientos se basan en producir nuevamente una irregularidad o lesión a nivel del estroma anterior, que logra la regularización de dichas uniones. Los avances en el conocimiento de su fisiopatología ayudarán, sin duda, a encontrar nuevas estrategias de tratamiento, que reduzcan la tasa de recurrencias.
BIBLIOGRAFÍA
- Miller DD, Hasan SA, Simmons NL, Stewart MW. Recurrent corneal erosion: a comprehensive review. Clin Ophthalmol [Internet]. 2019 [cited 2022 Dec 29];13:325. Available from: /pmc/articles/PMC6376883/
- Lin SR, Aldave AJ, Chodosh J. Recurrent corneal erosion syndrome. Br J Ophthalmol [Internet]. 2019 Sep 1 [cited 2022 Dec 29];103(9):1204–8. Available from: https://pubmed.ncbi.nlm.nih.gov/30760455/
- Watson SL, Leung V. Interventions for recurrent corneal erosions. Vol. 2018, Cochrane Database of Systematic Reviews. 2018.
- Fattah MA, Antonios R, Mosquera SA, Abiad B, Awwad ST. Epithelial erosions and refractive results after single-step transepithelial photorefractive keratectomy and alcohol-assisted photorefractive keratectomy in myopic eyes: A comparative evaluation over 12 months. Cornea. 2018;37(1).
- Alio JL, Artola A, Claramonte PJ, Ayala MJ, Sanchez SP. Complications of photorefractive keratectomy for myopia: two year follow-up of 3000 cases. J Cataract Refract Surg [Internet]. 1998 [cited 2022 Dec 29];24(5):619–26. Available from: https://pubmed.ncbi.nlm.nih.gov/9610444/
- Diez-Feijóo E, Grau AE, Abusleme EI, Durán JA. Clinical presentation and causes of recurrent corneal erosion syndrome: review of 100 patients. Cornea [Internet]. 2014 [cited 2022 Dec 29];33(6):571–5. Available from: https://pubmed.ncbi.nlm.nih.gov/24699561/
- Jan RL, Ho CH, Wang JJ, Tseng SH, Chang YS. A Population-Based Study of Social Demographic Factors, Associated Diseases and Recurrent Corneal Erosion in Taiwan. Front Public Health. 2022 Mar 28;10:687.
- Das S, Seitz B. Recurrent corneal erosion syndrome. Surv Ophthalmol [Internet]. 2008 Jan [cited 2022 Dec 29];53(1):3–15. Available from: https://pubmed.ncbi.nlm.nih.gov/18191654/
- Wang L, Tsang H, Coroneo MT. Treatment of recurrent corneal erosion syndrome using the combination of oral doxycycline and topical corticosteroid. Clin Exp Ophthalmol [Internet]. 2008 Jan [cited 2022 Dec 29];36(1):8–12. Available from: https://pubmed.ncbi.nlm.nih.gov/18290949/
- Diaz-Valle D, Burgos-Blasco B, Gegundez-Fernandez JA, Garcia-Caride S, Puebla-Garcia V, Peña-Urbina P, et al. Topical insulin for refractory persistent corneal epithelial defects. Eur J Ophthalmol [Internet]. 2021 Sep 1 [cited 2022 Dec 29];31(5):2280–6. Available from: https://pubmed.ncbi.nlm.nih.gov/32951459/
- Avni Zauberman N, Artornsombudh P, Elbaz U, Goldich Y, Rootman DS, Chan CC. Anterior stromal puncture for the treatment of recurrent corneal erosion syndrome: patient clinical features and outcomes. Am J Ophthalmol [Internet]. 2014 [cited 2022 Dec 29];157(2). Available from: https://pubmed.ncbi.nlm.nih.gov/24439438/
- Tsai TY, Tsai TH, Hu FR, Hou YC. Recurrent Corneal Erosions Treated with Anterior Stromal Puncture by Neodymium: Yttrium-Aluminum-Garnet Laser. Ophthalmology. 2009;116(7).
- Aldave AJ, Kamal KM, Vo RC, Yu F. Epithelial debridement and Bowman’s layer polishing for visually significant epithelial irregularity and recurrent corneal erosions. Cornea. 2009;28(10).
- Yang Y, Mimouni M, Trinh T, Sorkin N, Cohen E, Santaella G, et al. Phototherapeutic keratectomy versus epithelial debridement combined with anterior stromal puncture or diamond burr for recurrent corneal erosions. Canadian Journal of Ophthalmology. 2022;
- Chow AMM, Yiu EPF, Hui MK, Ho CK. Shallow ablations in phototherapeutic keratectomy: Long-term follow-up. J Cataract Refract Surg. 2005 Nov;31(11):2133–6.
- Ardjomand N, Fellner P, Vidic B. Phototherapeutic keratectomy with an epithelial flap for recurrent erosion syndrome. J Cataract Refract Surg [Internet]. 2004 [cited 2022 Dec 29];30(3):543–5. Available from: https://pubmed.ncbi.nlm.nih.gov/15050245/
- Zhang R, Wang Q, Li J, Sun L, Jhanji V, Jiang J, et al. Transepithelial phototherapeutic keratectomy for post-traumatic recurrent corneal erosions. Indian J Ophthalmol [Internet]. 2022 Apr 1 [cited 2022 Dec 29];70(4):1186. Available from: /pmc/articles/PMC9240583/
- Zhang Y, Lin L, Zhu Y, Yang S, Huang X. Long-Term Clinical Outcome of Low-Temperature Plasma Ablation Treatment for Recurrent Corneal Erosions. J Clin Med [Internet]. 2022 Oct 25 [cited 2022 Dec 29];11(21):6280. Available from: /pmc/articles/PMC9654815/
- Teh BL, Chua PYS, Reddy AR. Three-year outcomes of alcohol delamination of corneal epithelium for recurrent corneal erosions of traumatic etiology. Indian J Ophthalmol [Internet]. 2021 Sep 1 [cited 2022 Dec 29];69(9):2437. Available from: /pmc/articles/PMC8544076/
Autores

Dra. Pilar Pérez García
– Servicio de Oftalmología, Hospital Clínico San Carlos. Madrid, España.

Dra. Bárbara Burgos Blasco
– Servicio de Oftalmología, Hospital Clínico San Carlos. Madrid, España.
1 Comentarios
Manuel Marcos Robles
febrero 18, 2023interesante artículo