Uno de los objetivos del FacoBlog es dar pervivencia a temas e hilos que han sido interesantes en el Foro FacoElche para que con su inclusión en el Blog sirvan de referencia o consulta posterior. En este sentido Luis Lu, un forero querido y admirado por todos, se nos adelantó y publicó uno de estos resúmenes en la revista argentina REFRACTIVA de la Sociedad Argentina de Córnea, Refractiva y Catarata (SACRYC). Le pedimos a Lucho, con permiso de la SACRYC, que nos enviara copia para publicarlo en el FacoBlog. Es un artículo muy interesante pues no solo muestra todo lo que se discutió sino que además el Dr. Lu hace una revisión general del tema muy interesante y práctica.Aprovecho para comentar que hemos llegado a un acuerdo con SACRYC para incluir una sección del Foro FacoElche como columna de revision en el mismo estilo desarrollado por Luis Lu. Por cierto deciros que la revista es muy interesante y que os aconsejo consultar; es gratuita, on-line y solo hay que registrarse.
Fernando Soler
“Without vision you will perish” es un decir conocido de la biblia. Y no tiene relación a la vista, es visión para el futuro, más aún se dice que la persona mas patética es aquella que tiene vista pero no visión.
La visión la tuvo el Dr. Fernando Soler al crear el Foro donde aprendemos de los colegas de muchos otros países, en una manera ordenada, disciplinada, liberal y respetuosa entre nosotros los participantes. El Foro FacoElche tiene un equipo organizativo donde se tratan temas de actualidad en Oftalmología. Los invitados o los que desean participar se inscriben al Foro FacoElche y son incluidos en la lista. El foro quizás es el más grande existente en la actualidad e incluye todos los países de América y España.
El 24 de Enero del 2017 el Dr. JMR via Foro escribió:
“… Se trata de un varón de 38 años, con astigmatismo miópico leve que solicita cirugía refractiva; el caso es queratométricamente y paquimétricamente susceptible a cirugía con láser. No obstante, en la biomicroscopía del segmento anterior se observan infiltrados corneales subepiteliales (inactivos en apariencia). Preguntando al paciente al respecto, refiere antecedente de conjuntivitis presuntamente adenovírica en el verano anterior (Agosto 2016). En la actualidad esta asintomático y sin tratamiento.
La pregunta: Que haríais en este caso? LASIK? PRK + MMC? TRANS-PRK? Tratar con esteroides y valorar respuesta corneal antes de hacer cirugía refractiva? Utilizar antiviriásicos antes de la cirugía? Abstinencia terapéutica?
Respuestas de diferentes países se recibieron en acuerdo a realizar PRK Trans-epitelial con Mitomicina (Drs. CPB, RA, PS) hasta que un conocido corneólogo (EA) comentó que no le haría cirugía refractiva si el paciente tiene aún las opacidades típicas de la queratitis por adenovirus, pues la Queratitis se podría exacerbar.
Esto trajo varios temas relacionados:
- Los tipos de conjuntivitis por adenovirus y cuando se presentan las opacidades subepiteliales.
- Como clasificar estas opacidades.
- Como trataría usted en la actualidad las opacidades subepiteliales por adenovirus.
- Cuando y como trataría usted a un paciente con opacidades subepiteliales secundarias al adenovirus que no desaparecen con el tratamiento y que producen disminución de visión.
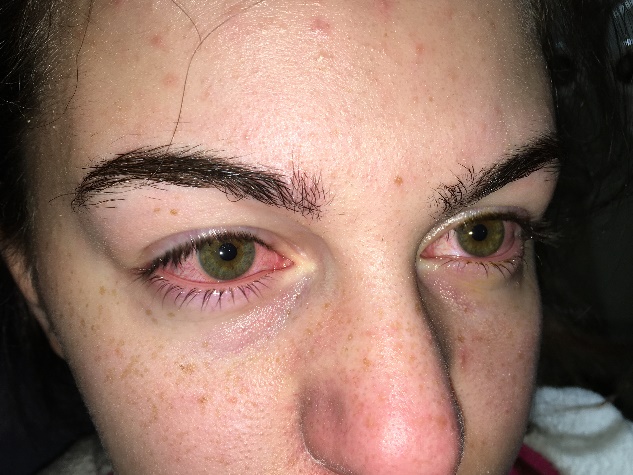
El Dr. LWL escribió al Foro notando que la mayoría de las enfermedades oculares por adenovirus presentan uno de los tres síndromes clásicos que son: la conjuntivitis adenoviral folicular; la queratoconjuntivitis epidémica; y la fiebre faringoconjuntival. Al inicio las tres son indistinguibles y pueden ser uni o bilaterales.1–2
La Conjuntivitis Folicular por Adenovirus, es causada por múltiples serotipos de adenovirus, se limita sola, no esta asociada con enfermedad sistémica y a veces es tan transitoria que los pacientes no buscan al médico para esto. Una queratitis epitelial si esta presente, es realmente muy leve.
La Fiebre Faringoconjuntival por Adenovirus esta caracterizada por fiebre, dolor de cabeza, faringitis, conjuntivitis folicular y nódulos linfáticos preauriculares. Los signos y síntomas son similares a una influenza. Cualquier queratitis superficial asociada es leve. Más comúnmente producido por los serotipos 3 y 7.
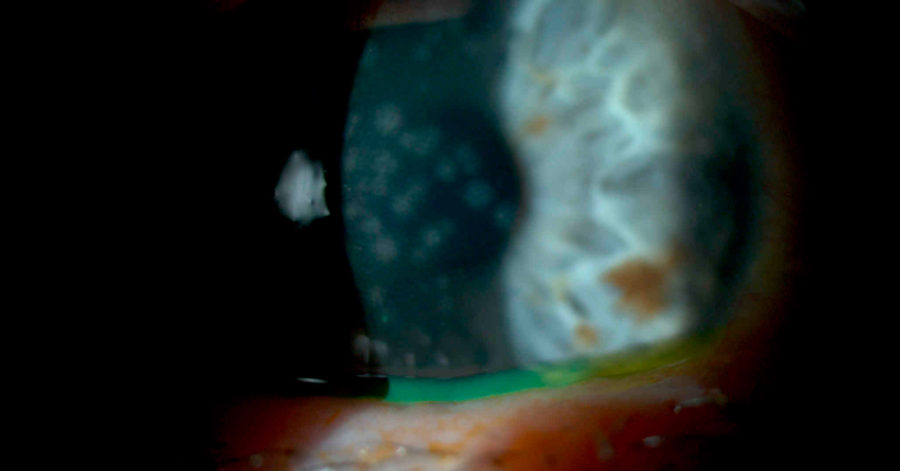
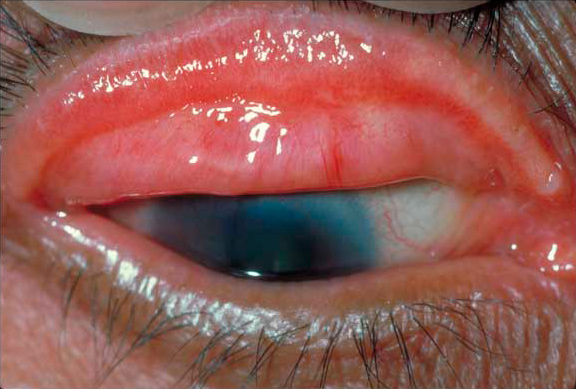
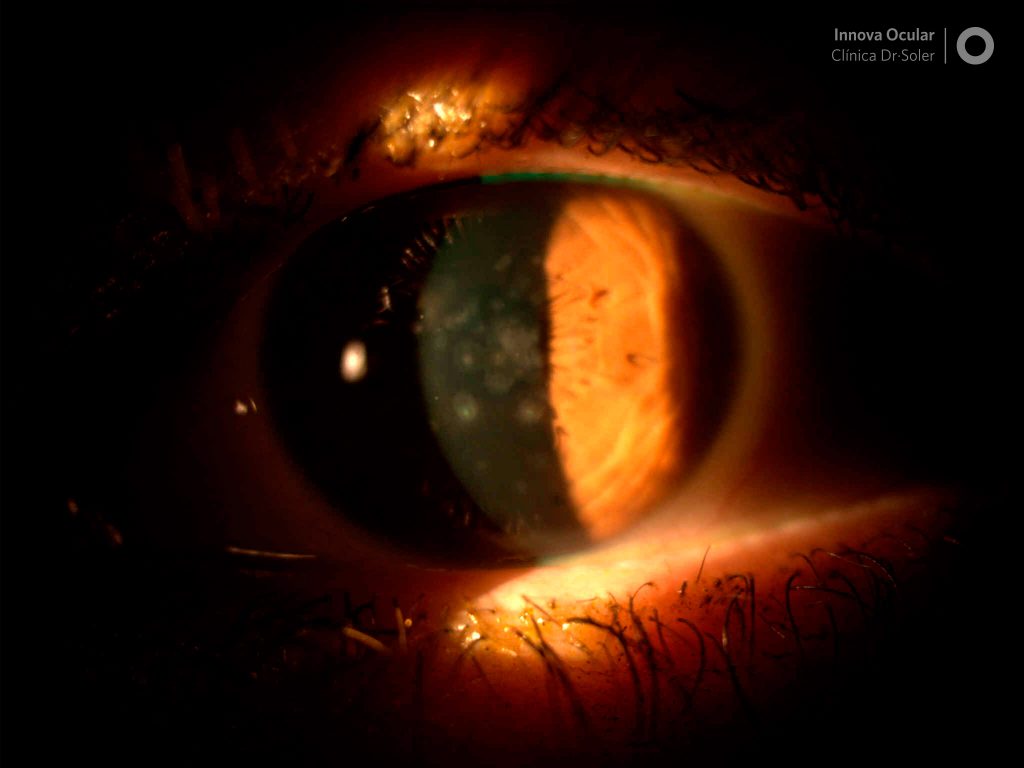
La Queratoconjuntivitis Epidémica es el único síndrome por adenovirus que toma la córnea en forma significante. La infección es bilateral en la mayoría de los pacientes y puede ser precedida por una infección respiratoria del tracto superior. Una semana a 10 días después de la inoculación, aparece una conjuntivitis folicular severa asociada a una queratitis superficial punctata. Se presentan folículos pero pueden están enmascarados por la quemosis. Hemorragias petequiales y ocasionalmente hemorragias subconjuntivales grandes pueden ocurrir en la conjuntiva tarsal. Los pacientes se quejan de lagrimeo, fotofobia y sensación de cuerpo extraño. Erosiones corneales pueden presentarse y pueden persistir por varios días. A los 7-10 días de estos síntomas, infiltrados multifocales subepiteliales se hacen aparentes en la lámpara de hendidura hasta en un 50% de estos pacientes y pueden persistir por meses y años.
La queratitis epitelial ocurre porque el adenovirus se replica dentro del epitelio corneal. Los infiltrados subepiteliales son supuestamente causados por una respuesta inmunopatólogica a la infección viral de los queratocitos del estroma corneal superficial. Causado generalmente por los serotipos 8, 19 y 37, puede producir complicaciones crónicas como cicatrices subconjuntivales, simblefaron y ojo seco.
LWL anotó que llama a esta enfermedad el 7-7-7. Siete días demora la enfermedad en aparecer después de haber estado en contacto con el virus; siete días donde el ojo tiene una infección intensa; y siete días donde se notará la mejoría pero aún el paciente será portador del virus.
¿Cómo se clasifican estas opacidades subepiteliales?
El Dr. Viteri envió una nota sobre la presentación de Vinicius Coral Ghanem de Brasil sobre el tema del Excimer Laser en opacidades corneales (https://icoph.adobeconnect.com.p9jw5qpm153/), en el cual clasifica las opacidades en:
- Grado I: Lesiones epiteliales que aparecen a los 2-5 días
- Grado II: Coalescencia de las lesiones a los 5 días
- Grado III: Discretos infiltrados subepiteliales que aparecen a los 10 días
- Grados IV y V: Donde los infiltrados subepiteliales son mas profundos, a los 15-20 días.
El libro de Basic and Clinical Science Course los clasifica en (Jones Classification 1995)3:
- Estadío 0: Teñido epitelial pobre de las opacidades punctatas en el epitelio corneal
- Estadío I: Queratitis epitelial punctata fina (QEP)
- Estadío II: Areas amplias de QEP fina. Tiñe con Rosa de Bengala
- Estadío III: Areas grandes de infiltrados granulares en el epitelio profundo, infiltrados subepiteliales tempranos, disminución de la QEP
- Estadío IV: Infiltrados subepiteliales clásicos sin QEP
- Estadío V: Granularidad epitelial punctata adjacente y diferente a los infiltrados subepiteliales
¿Cómo se trata en la actualidad las infecciones por adenovirus y las opacidades subepiteliales?
Terapia para una infección folicular por adenovirus es en general de soporte. Incluye el tratamiento con compresas frias y lágrimas artificiales. Antibióticos tópicos se usan cuando se sospecha una infección secundaria o cuando no se está seguro de la presencia de una enfermedad viral.
Los corticosteroides tópicos reducen la fotofobia y mejoran la visión en casos de disminución debido a los infiltrados subepiteliales pero prolongan la eliminación del virus, como también promueve su replicación, extendiendo la enfermedad. Por lo tanto debe ser reservado para casos de pseudomembranas y disminución de visión debido a infiltrados masivos subepiteliales bilaterales. El uso de los corticosteroides no altera la evolución natural de la enfermedad pero puede ser difícil parar de usarlos. Agentes anti-inflamatorios no esteroideos (NSAIDs) son inefectivos contra las infiltraciones subepiteliales, pero pueden ser usados para evitar las recurrencias, cuando se disminuyen o cesan los esteroides.
El tratamiento actual ante una Queratoconjuntivitis Epidémica es colocar una gota de anestésico, una gota de NSAID, se espera dos minutos para luego colocar gotas (2) de Povidone Iodine al 5% (ALCON) en cada ojo y luego lavarlos con solución salina estéril después de dos minutos de espera. Este tratamiento in vitro, ha mostrado que puede inactivar al adenovirus después de un minuto. Estudios clínicos pequeños, sugieren que una solución de Povidona Iodada al 2 – 5% puede disminuir las posibilidades de aparición de los infiltrados subepiteliales y la diseminación del virus.4–5
El Dr. JAG escribió inmediatamente que trata todas las enfermedades víricas con Povidona al 1% cada 3-4 horas desde las fases iniciales y ha notado que este régimen acorta la evolución de la conjuntivitis, mejora la sintomatología, y le da la impresión de que reduce la formación de infiltrados.
Cuando existen infiltrados subepiteliales por adenovirus numerosos y que afectan el eje óptico como la agudeza visual, o produzcan halos nocturnos, se sugiere el tratamiento siguiente:
- Corticosteroides tópicos (Loteprednol o Fluorometolona al 0.1%) tres veces al día por cuatro semanas; dos veces al día durante el segundo mes; y una vez al día durante el tercer mes.
- Al mismo tiempo se usa colirio de Ciclosporina al 0.05 % (Restasis), al 0.2, 0.5, al 1, o al 2% dependiendo de la intensidad del cuadro, dos veces al día por tres meses.
- Lágrimas artificiales tres veces al día.
A partir del tercer mes, el tratamiento es variable en función del resultado y de la inmunoreactividad del paciente. Si los infiltrados han desaparecido se continua con la Ciclosporina bajando la concentración (0.1% – 0.05%) y la dosis (una vez al día) por un período variable que oscila entre 3-9 meses más, observando aún así recidivas incluso después de este período y tener que realizar el ciclo nuevamente, pero con dosis más bajas.6
¿Cuándo y cómo tratar a un paciente con opacidades subepiteliales secundarias al adenovirus que no desaparecen con el tratamiento y que producen disminución de visión?
En estos casos el tratamiento es PTK transepitelial teniendo en cuenta ciertas consideraciones como tener un mínimo de 6 meses de inactividad en la enfermedad; depende de la profundidad de las lesiones centrales medidas por OCT; de la topografía corneal; si hay presencia de astigmatismo irregular; y del grosor corneal. Sin tratamiento se encontró en Brasil que la recurrencias era de 77.7%, pero después del PTK, solo 11.7%.
El Dr. BM preguntó sobre el uso del Tracolimus (TCL) en estos pacientes, demostrado que tiene un efecto antiinflamatorio e inmunosupresor superior a la Ciclosporina.
Las respuestas del Dr. HMO del King Khaled y del Dr. JAG fueron inmediatas sobre la baja tolerabilidad y la buena efectividad del TCL. Sin embargo, la Dra. PRA escribió desde Madrid su experiencia con el TCL en los infiltrados subepiteliales, comentando que su uso era superior al de la Ciclosporina. Lo usa en forma magistral al 0.03% en colirio o en pomada y sin efectos secundarios significativos, teniendo precaución de no usarlos en pacientes con antecedentes de Herpes pues puede facilitar una recaída. Escribió que en pacientes de tratamiento prolongado de varios meses, han observado cierta inestabilidad en la película lacrimal que mejora con lágrimas artificiales y es reversible, como lo describió durante el Congreso de la Sociedad Española en el 2013 y 2014.
¿Es la tolerancia del Tracolimus (TCL) dependiente del vehículo, del pH?
Y ésto llevó a la fase final de los comentarios cuando el Dr. JAD anotó que su experiencia con el TCL en pomada al 0.03% es buena pero depende de los casos. En niños son poco eficaces los colirios por el lagrimeo excesivo, y que la pomada es más eficaz y menos tóxica, notado en el tratamiento de la Conjuntivitis Vernal activa. Comentó sobre la importancia de considerar la presencia de hipo o hipersecresión en la vida media de los colirios, pues los protocolos no toman esta consideración. Que en ojos con hiposecreción habría que prescribir concentraciones menores.7–8
Esta anotación importante suscitó el comentario sobre el estudio donde se dejaba que el paciente deje de parpadear por unos segundos para luego instilar las gotas, obteniendo como resultado mayor absorción. Que la absorción de las gotas depende también de los párpados superiores quienes se activan un promedio de 10 veces por minuto (5-15); de los inferiores bombeando las lágrimas hacia los canalículos; del volumen de la película lacrimal (promedio de 10 uL); del volumen de las gotas usadas (promedio de 50 uL); de la fuerza del cierre de los párpados tras la instilación de la gota; de la existencia de parpadeo intenso tras la gota; del volúmen de la gota colocada que permanece en la película lacrimal; de la dilución de la gota; del tiempo de desaparición (promedio de 95% en 10 minutos); de la concentración; de cómo se colocan las gotas; si es solución o suspensión, hidrofílica (estroma es hidrofílico) o lipofílico (epitelio y endotelio corneal), del pH (menos de 3 y más de 10 daña la córnea) pues lo mejor es cerca de 7 (6-8); de la osmolaridad (normal es de 330 mOm) pues su aumento produce mayor irritación y lagrimeo; y de otros factores diversos, teniendo en cuenta que el 98% es absorbido por la córnea, y una cantidad mínima por la conjuntiva y esclera.
El Dr. JAD añadió que también depende de la hiposecreción lacrimal donde las gotas no se diluyen con la película lacrimal y no se eliminan porque existe un aclaramiento alterado; que en casos de conjunctivochalasis el menisco lacrimal esta alterado, que coincide con párpados laxos, sin capacidad de eliminación; que en lesiones corneales epiteliales la absorción aumenta; y que en inflamaciones superficiales existe un lagrimeo que diluye, expulsa y aclara el medicamento, haciéndolo menos eficaz.
Referencias
- 1. Knipe DM, Howley PM, Eds Field’s Virology. 5th ed. Philadelphia: Lippincott Williams & Wilkins; 2006.
- 2. American Academy of Ophthalmology. External Disease and Cornea. 2016-2017 Basic and Clinical Science Course.
- 3. Jones DB, Matoba AY, Wilhelmus KR. Problem solving in corneal and external diseases. Course 626, presented at the American Academy of Ophthalmology, Atlanta, GA 1995.
- 4. Hein AM, Gupta PK. Epidemic Keratoconjunctivitis: Prevention Strategies in the Clinic. EyeNet. Feb 2017; 33-34. [Eyenet]
- 5. Trinavarat A, Atchaneeyakasul LO. Povidone-Iodine. J Ocul Pharmacol Ther.2012;28(1):53-58 [PubMed]
- 6. Jeng BH, Holsclaw DS. Cyclosporin 1% eye drops for the treatment of subepithelial infiltrates after adenoviral keratoconjunctivitis. Cornea. 2011 30(9):958-961. [PubMed]
- 7. Levinger E, Trivizki O, Shashar S, Levinger V, Verssano D. Topical Tracolimus 0.03% for the treatment of subepithelial infiltrates secondary to adenovirus keratoconjunctivitis. Graefes Arch Clin Ophthalmol 2014. 252(5):811-816. [PubMed]
- 8. Ghanem RC, Vargas JF, Ghanem VC. Tracolimus for the treatment of subepithelial infiltrates resistant to topical steroids after adenoviral keratoconjunctivitis. Cornea. 2014 33(11):1210-1213. [PubMed]
Autor

Luis Washington Lu, M.D., FACS
Senior Staff Member, Eye Consultants of Arizona
Preceptor, Arizona State University, School of Medicine
Honorary Professor, Universidad Peruana Cayetano Heredia, School of Medicine
6 Comentarios
Fernando Mendiola
marzo 5, 2020Estimado Lucho, sinceramente me parece una excelente presentación. Todos los años entre fines de Febrero y Abril tenemos brotes de conjuntivitis por adenovirus. Tu nota me viene precisa